DIABETES TIPO 2 EN NIÑOS
Y ADOLESCENTES: ENFERMEDAD EMERGENTE
Benhard Hasbum Fernández*
SummaryType 2 diabetes is reaching distressing proportions in children. Mostly because of the increase in obesity on this group. Costa Rica shares this tendency, and is not unusual to attend in the hospitals children and adolescents with the classical findings of the cardiovascular dismetabolic syndrome: obesity, acantosis nigricans and hyperglycemia. Until today, no publications have explored the prevalence or incidence of this syndrome in Costa Rica, neither its pathophysiology has been fully comprehended. These are mayor impediments for the development of a new and functional treatment. All the more, with the absence of equipment to investigate the complexity of the union between the obesity and this syndrome, or even the materials to determine genetically the incidence of MODY type patients, probably most patients pass through without a final diagnosis.
IntroducciónLa diabetes mellitus debe considerarse como una de las pandemias del siglo XXI. Su incidencia aumenta continuamente (21) y se espera que a nivel mundial para el año 2025 el número de diabéticos ronden los 300 millones (10). Actualmente más del 50% de los diabéticos residen en China, India y Estados Unidos, sin embargo en América Latina con la creciente adquisición de los hábitos de vida occidentalizados la incidencia de la diabetes está creciendo en forma desproporcionado, de hecho se espera que en los próximos 25 años sea la región del planeta donde proporcionalmente aumente más la incidencia de este complejo síndrome metabólico (15). Nuestras naciones no están preparadas para enfrentar este serio problema de salud pública y las consecuencias de ello van a ser evidentes a corto plazo principalmente en el campo económico debido a la cantidad de recursos que demanda la atención integral de pacientes con enfermedades crónicas.
Situación actual
Históricamente la
diabetes tipo 2 no ha sido considerada una enfermedad pediátrica
(17). Tanto a nivel costarricense como latinoamericano
se desconoce la verdadera prevalencia de este síndrome en niños
y adolescentes. En Estados Unidos se han realizado estudios en ciertas
poblaciones de riesgo que han arrojado resultados alarmantes. En
Arizona, se encontró que en los indios Pima la prevalencia de diabetes
tipo 2 es de 50,9 casos por cada 1000 individuos entre los 15 y los 19
años de edad en un estudio realizado entre 1987 y 1996, lo que demostró
un incremento de seis veces con respecto a la prevalencia que se obtuvo
en otro estudio realizado en los años setenta en el mismo grupo
etario (7) .
Aspectos fisiopatológicos
Los factores de riesgo para
el desarrollo de diabetes tipo 2 en niños y adolescentes hasta la
fecha parecen ser los mismos que se han venido señalando para los
adultos, es decir: sedentarismo, obesidad, raza y antecedentes familiares
de diabetes mellitus tipo 2 (3). El síndrome posiblemente
resulta de la interacción entre una tendencia o predisposición
heredada y un entorno ambiental que favorece su expresión en forma
prematura, sin embargo la dimensión y peso de cada uno de esos factores
continúa hasta el día de hoy como una de los principales
interrogantes aún sin respuesta satisfactoria. El rol de la
obesidad sin lugar a dudas es capital, se ha informado que la prevalencia
de obesidad en estos pacientes supera el 95%.7 Respecto al mecanismo por
medio del cual la obesidad genera resistencia insulínica e hiperinsulinismo
se piensa que los ácidos grasos libres generados primordialmente
a partir del tejido adiposo abdominal perivisceral vendrían a jugar
un papel preponderante ejerciendo efectos tanto a nivel hepático
(aumento de la gluconeogénesis) como a nivel de músculo esquelético
(aumento de la resistencia a la acción de la insulina) (18),
sin embargo otras hormonas y citoquinas como leptina (13),
resistina (19) y factor de necrosis tumoral alfa (12)
podrían así mismo tener un rol coprotagónico.
La resolución de tan compleja dinámica aportaría herramientas
de extrema utilidad en el tratamiento de la diabetes tipo 2.
Diagnóstico y clasificación
Se sabe que algunos adultos diabéticos al momento de debutar clínicamente como tales vienen padeciendo la enfermedad en forma subclínica durante al menos 10 años (11), es por eso que al momento del diagnóstico muchos presentan evidencia de enfermedad microvascular retiniana o renal y en el 50% de los casos evidencia de cardiopatía isquémica (20). No existen estudios prospectivos en poblaciones de alto riesgo que hallan podido determinar si esto también se cumple en el caso del subgrupo de pacientes que nos ocupa, sin embargo la descripción reciente de un indio Pima con un debut diabético a los 4 años de edad (4) hace poco tangible esa posibilidad debido a que el tiempo de latencia subclínica es menor. Los criterios diagnósticos que se aplican a esta grupo etario no difieren de los que se vienen utilizando con los adultos y fueron elaborados por la Asociación Americana de Diabetes en 1997 (5). Se toman en cuenta tres parámetros : glicemia en ayunas > 126 mg/dl, glicemia al azar con síntomas clásicos > 200 mg/dl y una glicemia > 200 mg/dl 2 horas después de la ingesta de 75 gramos de glucosa anhidra; cuando se documenta un valor alterado debe comprobarse por cualquiera de estas alternativas al menos en una ocasión para corroborar el diagnóstico de diabetes mellitus.
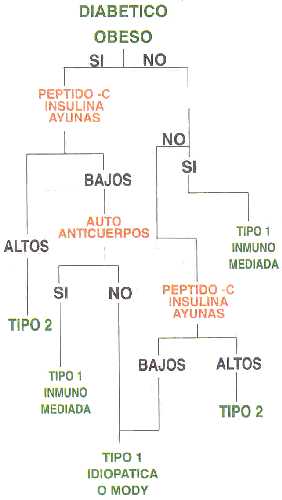
Al momento del diagnóstico la edad promedio de estos enfermos es de 13,5 años (8) y como se observa con la diabetes tipo 2 en el adulto es más frecuente en mujeres, con relaciones que varían desde 1,6:1 hasta 3:1 (14). Se ha logrado establecer que existe una predisposición bien definida en algunos grupos poblacionales, tal es el caso de los indio-americanos, los afro-caribeños, los hispanos, los asiáticos y las poblaciones autóctonas de las islas del Pacífico. 4 En muchos casos una vez que se tiene claro el diagnóstico, se dificulta la clasificación del paciente, ya sea porque sus antecedentes no orientan, su fenotipo es inespecífico o bien la presentación del cuadro clínico no fue clásica como se esperaría por ejemplo para un caso de diabetes tipo 1. Para tal efecto se recomienda seguir el algoritmo que se ofrece en la página anterior:Como se observa claramente para diferenciar los diabéticos tipo 1 idiopáticos de los tipo MODY se requieren pruebas genéticas 18 que encarecen sumamente el costo de estudios diagnósticos pero que pueden eventualmente tener implicaciones terapeúticas y pronósticas. La presencia de un patrón de herencia autosómico dominante puede, sin embargo, sugerir el diagnóstico de diabetes tipo MODY (8).

Factores de riesgo
Con el conocimiento actual
de los factores de riesgo para el desarrollo de diabetes tipo 2, la Asociación
Americana de Diabetes (4) ha propuesto que se deben realizar
estudios de tamizaje periódicos al menos cada dos años iniciando
a los 10 años de edad o al comienzo de la pubertad si esta ocurre
antes en los individuos con IMC sobre el percentilo 85 para la edad y el
sexo o bien peso > 120% del ideal que presenten al menos dos de los siguientes
factores de riesgo:
Al momento no existe un consenso
sobre cual es la forma más adecuada de tratar estos pacientes, lo
que si está claro y esto debe extrapolarse a toda la población
diabética es que desde el principio se deben realizar modificaciones
profundas en el estilo de vida con miras a disminuir el peso; además
es fundamental aumentar el consumo calórico y disminuir la resistencia
insulínica por medio de un programa de ejercicio aeróbico
adecuado (6). Desde el punto de vista farmacológico
se han usado múltiples abordajes tales como insulinoterapia, sulfonilureas,
biguanidas y tiazolidinedionas, sin embargo en vista de que no existen
aún estudios de eficacia y seguridad de esos medicamentos en pacientes
menores de 20 años la FDA no ha aprobado el uso de los agentes orales
(8). La Asociación Americana de Diabetes recomienda
el uso de metformín (4) como monoterapia inicial
en estos pacientes, incluso se ha reportado recientemente que en algunos
adolescentes de riesgo este biguanida podría prevenir el desarrollo
de diabetes mellitus (9). Si existe comorbilidad asociada,
como hipertensión arterial o dislipidemia, debe suministrarse el
tratamiento preciso. El tratamiento enérgico de estas condiciones
ha demostrado, al menos en diabéticos adultos reducir en forma significativa
la morbimortalidad (1). No se recomienda el uso de aspirina
en forma rutinaria en menores de 30 años, no existen aún
estudios clínicos de seguridad y eficacia en esa población
en particular, además el consumo regular de aspirina en menores
de 20 años puede asociarse a síndrome de Reye (2).
Resumen
La diabetes tipo 2 en niños y adolescentes está alcanzando proporciones alarmantes, debido en gran medida al aumento de la prevalencia de obesidad en este subgrupo poblacional. Costa Rica no esta exonerada de tan serios flagelos. Tanto a nivel ambulatorio, en la consulta externa, como a nivel hospitalario día a día es posible observar niños y adolescentes obesos, con acantosis nigricans, dislipidemia y hiperglicemia, clásicos representantes del síndrome dismetabólico cardiovascular. Hasta la fecha no existe en nuestro país un estudio que explore la incidencia y prevalencia de este síndrome, así como tampoco se conoce con certeza la fisiopatología y en consecuencia el tratamiento que estos pacientes deben recibir. No contamos con las herramientas tecnológicas necesarias para conocer más a fondo la compleja dinámica metabólica que liga la obesidad con el síndrome de resistencia a la insulina. De la misma manera al carecer los diabéticos tipo MODY de rasgos clínicos característicos probablemente muchos de nuestros pacientes están mal diagnosticados al ser imposible realizar en Costa Rica pruebas genéticas para obtener el diagnóstico definitivo.
Bibliografía
* Médico - Cirujano U.C.R. - Residente Medicina Interna, Hospital Calderón Guardia - C.C.S.S.