ARTÍCULO DE REVISIÓN
Muerte Neurológica
Consideraciones anatómicas,
filosóficas, éticas y diagnósticas
Dr. Adrián
Cáceres Chacón*
Residente Neurocirugía Hospital Nacional de Niños
Artículo recibido:01-07-2002
- Aprobado 31-07-2002
 Introducción
Introducción
A través
de su historia, el hombre se ha visto confrontado con enormes preguntas
como son ¿de dónde venimos?, ¿Qué somos en esencia?
Y tras cumplir nuestro ciclo, ¿a dónde nos dirigimos?
Estas preguntas son tan antiguas
como el hombre mismo y son el reflejo de una necesidad de trascendencia más
allá de nuestra presencia terrenal finita. Probablemente nada genere
tanto miedo e incertidumbre como el hecho de considerar que tras la instalación
del proceso llamado muerte, nos veamos desprovistos de toda aferencia sensorial,
reducidos a la insubstancialidad de la nada.
Es de esta forma que la necesidad
de asideros morales ha creado dentro de todas las culturas humanas, un sistema
de creencias supranaturales, místicas y adimensionales que denominamos
religión. El hombre ser social por definición siente un profundo
temor a la soledad que le plantea la muerte, por tanto en la mayoría
de las religiones se postula una convivencia social ultraterrenal. Tras haber
cumplido con nuestro tiempo finito en esta tierra, nos transportamos a otra
dimensión para seguir existiendo en interacción con otros
entes espirituales.
Pero antes de explorar el
concepto de muerte debemos vernos obligados a definir su contraparte, es
decir el concepto de vida. Al intentar hacerlo, veremos que incluso algo que
puede considerarse como cotidiano, tangible y demostrable como la existencia
de la vida misma, tiene grandes dificultades para generar una definición
concreta y ecléctica.
La necesidad de un concepto estandarizado
de Muerte Neurológica en Costa Rica
Cuando
se pretende abarcar un tema tan complejo y controversial como es la Muerte
Neurológica, el autor debe preguntarse primero la finalidad de su
estudio así como su utilidad, teniendo en cuenta la gran cantidad
de publicaciones médicas que hoy en día están disponibles
a través de medios impresos y electrónicos.
A través de la experiencia
dentro de los servicios de atención médica en nuestro país,
se ha hecho evidente la falta de estandarización de los criterios
que se emplean para diagnosticar la muerte neurológica (MN) así
como la falta de conocimiento de la legislación que al respecto
se ha establecido. Sobre NIN se ha escrito mucho y existen excelentes revisiones,
pero la gran mayoría de ellas se encuentran en idiomas distintos
al Castellano o en publicaciones especializadas, lejos del alcance del médico
general.
Con frecuencia, este diagnóstico
es realizado por los profesionales en ciencias neurológicas, pero
con la adquisición de equipo en los hospitales regionales de nuestro
país, es de esperar que con mayor frecuencia existan pacientes con
NN, por lo que es la necesaria una guía que abarque en forma sintética
los principales aspectos éticos, estructurales, funcionales y diagnósticos.
Definición de vida y muerte
El intentar
definir qué es la vida quizá es tanto o más complejo
que definir la muerte. Hasta hace relativamente poco tiempo, al hablar
de vida, nos apoyábamos en los múltiples ejemplos que nos
rodean en la naturaleza, es decir tratamos de definirla a través
de su estudio. Linus Pauling declaró "con respecto al origen de
la vida, debo decir que en ocasiones es más sencillo estudiar un
objeto que intentar definirlo(1). Se hace obvio
formularnos la siguiente pregunta ¿Cómo podemos definir la
muerte si no existe un consenso en relación con la vida? ¿Podrán
nuestras sondas espaciales saber lo que buscan en los confines del universo
si no es claro lo que denominamos vida? ¿Cómo puede definirse
el fin de la vida y el inicio de la muerte? Estas no son preguntas sencillas.
Los principales diccionarios y atlas enciclopédicos carecen de definiciones
satisfactorias en tomo a ambos términos.
Veamos algunas de las definiciones
señaladas por Potter(2) que son aceptadas
como estándares del término vida:
1. La condición que
distingue animales y plantas de objetos inorgánicos y organismos
muertos, manifestada por crecimiento a través de metabolismo, reproducción
y la capacidad de adaptarse al medio ambiente a través de cambios
originados en el medio intemo.(3)
2. Un sistema abierto de
reacciones orgánicas encadenadas que se catalizan a baja temperatura
por enzimas específicas que son a su vez, subproductos del sistema.
(4)
 En ambos casos se hace evidente
la circunlocución de términos para intentar definir algo
tan cotidiano como es la vida. Cabe señalar que en el primer caso
destaca el concepto de homeostasis y en el segundo, la transformación
de la energía a partir de materiales primarios que al ser integrados
se convierten tanto en elementos propios del sistema, o en desechos de estas
reacciones.
La vida entonces se define
en términos de crecimiento, reproducción, metabolismo, movimiento
y respuesta.
Veamos algunos ejemplos de
excepciones a estas definiciones dentro de la naturaleza, El fuego crece,
se mueve, tiene metabolismo (consume transforma y genera subproductos) y
responde a estímulos (Ej. Viento) pero sería difícil
para nosotros abarcarlo dentro de la definición de vida.
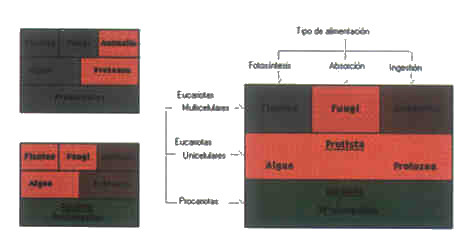
En el cuadro 1 vemos algunas
de las formas en que se han intentado organizar los seres vivos. Hay tres
esquemas propuestos de organización, dado que no existe un consenso
con relación a la ubicación de los hongos. De esta forma
vemos cómo incluso dentro de la taxonomía de los seres vivos,
existen problemas de definición.
En ambos casos se hace evidente
la circunlocución de términos para intentar definir algo
tan cotidiano como es la vida. Cabe señalar que en el primer caso
destaca el concepto de homeostasis y en el segundo, la transformación
de la energía a partir de materiales primarios que al ser integrados
se convierten tanto en elementos propios del sistema, o en desechos de estas
reacciones.
La vida entonces se define
en términos de crecimiento, reproducción, metabolismo, movimiento
y respuesta.
Veamos algunos ejemplos de
excepciones a estas definiciones dentro de la naturaleza, El fuego crece,
se mueve, tiene metabolismo (consume transforma y genera subproductos) y
responde a estímulos (Ej. Viento) pero sería difícil
para nosotros abarcarlo dentro de la definición de vida.
En el cuadro 1 vemos algunas
de las formas en que se han intentado organizar los seres vivos. Hay tres
esquemas propuestos de organización, dado que no existe un consenso
con relación a la ubicación de los hongos. De esta forma
vemos cómo incluso dentro de la taxonomía de los seres vivos,
existen problemas de definición.
Existen
otras partículas que generan controversia como los priones y virus,
quienes son incapaces de tener vida independiente extracelular y adolecen
de procesos metabólicos generadores de energía(5).
Como respuesta a estos dilemas,
los científicos han buscado definir la vida en términos de
su esencia molecular, es decir de la presencia de estructuras proteicas
que se han codificado y replicado a partir de ADN y ARN(6). Francis Crick ha incluido como requerimiento básico
para la vida “la habilidad de un sistema para replicar tanto sus propias
instrucciones y cualquier maquinaria necesaria en este proceso” (7).

Aspectos históricos del concepto
de muerte
 Los límites que
dividen la Vida de la Muerte son a lo sumo,
Ensombrecidos y vagos.
¿Quién
puede decir donde termina una y comienza la otra?
Edgar Allan Poe
Los límites que
dividen la Vida de la Muerte son a lo sumo,
Ensombrecidos y vagos.
¿Quién
puede decir donde termina una y comienza la otra?
Edgar Allan Poe
El concepto
de muerte dentro de los pueblos primitivos está dado por el contexto
mágico- religioso de estas sociedades. La muerte representa un proceso
de transición hacia otra dimensión espiritual. Como parte
de este rito, hace su aparición el Chaman(8),
quien no solo es el curandero, sino además asiste al hombre en su
paso a la dimensión ultraterrenal. En esta unión, el hombre
forma un continuum con su entorno, tal es el ejemplo de las culturas indoamericanas
y celtas. En ejemplos contemporáneos como es el caso de los aborígenes
australianos, se destaca la aceptación del proceso de muerte como
parte integral del, ser social. La familia del moribundo se aglomera a su
alrededor, sufriendo la pérdida terrenal del individuo, pero a la
vez se congratulan pues está en camino con su destino.
A lo largo de la historia,
el desarrollo intelectual y tecnológico han investido al hombre de
una falsa sensación de seguridad dada por la ponderación y
dominio de casi todos los procesos naturales que le rodean, con una sola
excepción, la muerte, que le recuerda en forma constante lo frágil
y finito de su estancia en esta tierra.
Dentro de este deseo de persistencia
existencial, las religiones han planteado en general tres opciones:
1. División del binomio alma-cuerpo con la transferencia del alma
hacia una dimensión ultraterrenal.
2. División del binomio alma cuerpo con la reinserción del
alma dentro de este mundo a través de una reencarnación.
3. División del binomio alma cuerpo con una integración al
entorno.
Este proceso de división
es facilitado con la cremación del cuerpo, práctica que fue
implementada por los Dorios y que se practica aun dentro de nuestros días
al incinerar organismos ya sea dentro de hornos de cremación o en
piras, tal como es costumbre de las culturas budistas del sur de Asia.
La trascendencia
de los ritos de muerte dentro de las manifestaciones culturales, arquitectónicas
y sociales cobra su mayor exponente en los egipcios y sus legados que hasta
al día de hoy nos maravillan.
La regulación, despersonalización
y ritualización de la muerte viene a darse con el asentamiento de
los pueblos nómadas. En los períodos tempranos de la era cristiana,
la muerte es concebida como un proceso gradual, concepto que veremos, prevaleció
hasta principios de este siglo. Tras la muerte, el cuerpo se veía
envuelto en un trance, sin evidencia de movimientos o actividad, pero donde
el cabello y las uñas proseguían su crecimiento. En este estado,
el alma no abandonaba el cuerpo inmediatamente por tanto, se establecía
una vigilia en torno al fallecido hasta que la aparición de signos
cadavéricos evidenciara la salida del alma.
La revolución protestante,
así como las reformas de la iglesia católica junto con la
introducción del conocimiento científico facilitaron la salida
de la sociedad del sopor en el que se encontraba durante la edad media.
A pesar del acumulo de ciencia
y tecnología, la muerte es el recordatorio constante de la incapacidad
del hombre para sobreponerse al destino, a las leyes inflexibles de la
naturaleza y además lo confronta con su creador espiritual, a quien
debe rendir cuenta de sus acciones terrenales. Morir traduce la impotencia
del hombre frente al destino.
Dentro del mundo cristiano,
el recuerdo del Dios castigador del antiguo testamento hace que la muerte
se tome obscura, enigmática y lúgubre, implicando sufrimiento
intrínseco. Hace su aparición la concepción del infierno
y el paraíso de acuerdo con las costumbres de la época media.

Debido a
la idea del proceso gradual de muerte, aparecen visualizaciones tales como
espíritus, fantasmas y otros entes que en su tránsito hacia
otra dimensión, se involucran con los humanos con propósitos
diversos.
Durante la época renacentista,
se acostumbraba no sepultar a los recientemente fallecidos a fin de evitar
errores en la proclamación de muerte; un ejemplo clásico de
este proceder lo vemos en la obra clásica de Shakespeare “Romeo y
Julieta”.
Dentro de las medidas acostumbradas
en dicha época para prevenir la sepultura de un vivo se destaca
el conclamatio, costumbre antigua consistente en llamar a la persona por
su nombre tres veces. Este rito de confirmación aún se lleva
a cabo en nuestros días cuando muere un Papa.
En 1740, Wrinslow publica
Dissertation sur L'incertitude des Signes de la Morte et del Abus des Enterrements
et Embaumements Pricipitis(9). Con esta popular
publicación se diseminan los temores infundados de la sociedad en
torno a los ritos de muerte.
La aparición literaria
del Frankestein de Mary Shelley y del extraño caso del Señor
Valdemar de Allan Poe marcaron la transfiguración romántica
y fantasmagórica de la muerte involucrando la ciencia y postulando
la reversibilidad de este proceso.
Este proceso de transición
de la muerte, aparentemente suspendido y romántico es a la vez el
fundamento de historias tales como la Bella Durmiente y Blanca Nieves.
Como resultado de estas historias,
profundamente arraigadas en el credo popular, se disponían una serie
de artefactos y dispositivos cerca del “aparente difunto” para que en caso
de que éste despertara de tan infortunada situación, pudiera
dar aviso a sus dolientes para un “rápido rescate”.
El avance de la ciencia dentro
del siglo de las luces generó la profanación de tumbas con
fines de disección anatómica, lo cual acrecentó el temor
del pueblo, quienes solicitaban expresamente que tras el fallecimiento, sus
cuerpos permanecieran sin embalsamar hasta que se hicieran evidentes los signos
de descomposición cadavérica lo cual, además de protegerlos
contra la usurpación de cuerpos, lo ponían a salvo de algún
científico con fines resurreccionistas.
De acuerdo a esta costumbre,
fue necesaria la creación de moradas donde varios cuerpos fueran
“vigilados”, de esta forma aparecieron los velatorios o capillas ardientes
que en aquel entonces se les denominó vitae dubiae azilia, es decir
asilos para la vida en duda(11).
Como respuesta a estos temores,
fue necesaria la participación gradual de los médicos en
el diagnóstico de muerte, esto como resultado de la generalización
de la cultura en el siglo de las luces, la democratización y el
acceso a los servicios de salud por parte de los grupos socialmente desprotegidos.
La primera ley que requirió
de la participación del médico en la certificación
de la muerte fue proclamada en Inglaterra en 1836 por Guillermo el conquistador.
Inicialmente
se requería que un médico que hubiera tratado al enfermo
en cuestión durante sus últimos días certificara la
causa de muerte, posteriormente en 1874, esta ley fue revisada por la Cámara
de los Comunes y se dictaminó la necesidad de efectuar una revisión
del cuerpo en búsqueda de signos inequívocos de muerte(12).
Con la escuela francesa neurológica,
se comenzaron a describir estados patológicos como el coma, las intoxicaciones
agudas y las fugas histéricas(13).
La sistematización
de los cambios anatomopatológicos asociados con la muerte del organismo
es producto del trabajo de Rudolf Virchow y de esta forma la ciencia forense
establece como criterios la falta de respuesta cardiaca y respiratoria
con la pérdida irreversible del funcionamiento del sistema nervioso.
A este trío de criterios se le denomina muerte cardiorrespiratoria.
La instalación del
proceso de muerte fue determinada como un proceso gradual según Bichat
en 1809 y por más de un siglo, se aceptó que la muerte se traslapaba
sobre la vida(14). Aún en 1918 existía
una ley en Francia que exigía la necesidad de realizar una arteriotomía
para evidenciar la falta de flujo sanguíneo así como la aplicación
de fluoresceína para evidenciar la pérdida de turgencia de
la córnea(15).
Harvey Cushing, entre sus
múltiples aportes, describe un caso en 1902 en el cual un paciente
en coma cesó de respirar espontáneamente y se “mantuvo vivo”
a través de ventilación artificial(16).
Existe debate sobre quien es el primero en identificar la muerte encefálica
atribuyéndose el concepto clínico a Miller Fisher en E.U.A
y el concepto electrofisiológico a Mollaret y Goulon en Francia quienes
denominan este cuadro clínico Le comá depassi en 1959(17).
El impulso de la medicina
y la cirugía hace posible la circulación extracorpórea
y es en diciembre de 1967 cuando Christian Barnard anuncia al mundo el
primer transplante de corazón. Nace así la era de los transplantes
y la necesidad de obtener órganos de aquellos individuos con cese
irreversible de la función encefálica para prolongar la vida
de otros. El advenimiento de los adelantos tecnológicos y la implantación
de unidades de cuidados especializadas para pacientes con padecimientos
de índole neurológica generó la necesidad para la formación
del Comité Ad Hoc de la Escuela Médica de Harvard, encabezado
por Beecher, Adams y Sweet(18) quienes en 1968
por primera vez formulan los criterios para la determinación de muerte
neurológica.
Muchas
críticas se generaron en torno a este pronunciamiento, alegando que
se había generado como respuesta a la necesidad de una ley para la
obtención de órganos para transplante. En la clásica
serie de artículos escritos por Pallis (19)
, este autor menciona que si plantearnos la posibilidad de una tecnología
médica futura que pueda resolver las patologías que actualmente
requieren transplantes de órganos, aún así seguiremos
teniendo pacientes en muerte neurológica a lo largo y ancho de las
unidades de cuidado intensivo del mundo.
Además, Pallis cita
la necesidad de establecer la definición de muerte neurológica
para satisfacer varias necesidades:
1. Establecer
la equivalencia de muerte encefálica con la muerte del paciente.
2. Aminorar
el estrés humano tanto de familiares como del personal de las unidades
de cuidado intensivo.
3. Racionalizar
el uso de recursos de las unidades de cuidado intensivo.
4. Colaborar
con los programas de transplante de órganos.
En la década de los
setenta en Estados Unidos y Europa se realizan varios estudios para validar
las conclusiones del estudio de Harvard, entre ellos destacan el de Mohandas
y Chou(20) de 1971, el de Jorgensen y col.
de Suecia en 1973(21), el informe Británico
de 1976(22), el Estudio Cooperativo Norteamericano(23) de 1977 y el Estudio Norteamericano de la Comisión
del Presidente de 1981(24).
Los estudios realizados durante
la década de los ochenta se enfocaron en la incorporación de
los adelantos en el monitoreo del funcionamiento del sistema nervioso, como
son los potenciales evocados auditivos y somatosensoriales, las pruebas de
flujo sanguíneo (angiografía cerebral con sustracción
digital, tomografía de emisión de positrones, doppler transcraneal
y otros.)
Durante la presente década,
se ha hecho evidente a través de la aceptación de la propuesta
británica, que el diagnóstico de muerte neurológica
sigue siendo en esencia, de índole clínica. Lo anterior cobra
su mayor trascendencia en países en vías de desarrollo donde
se carece de acceso a los adelantos tecnológicos arriba mencionados.
Escuelas de pensamiento en la definición
de Muerte
"La muerte
no es un enemigo siempre.
A menudo es
un buen tratamiento médico.
A menudo alcanza
lo que la medicina
no puede solucionar-
detiene el sufrimiento ".
La muerte
debe ser indolora, compasiva v bienvenida
como parte
esencial del proceso de la vida.
Christian
Barnard
La muerte
es imposible de definir en términos del cese del funcionamiento de
todas las células del organismo, un ejemplo que invalida este enfoque
es el crecimiento del pelo y las uñas posterior a la descomposición
orgánica del resto de los sistemas del cuerpo humano. Engels
(25), escribió en 1880 "es imposible determinar
el momento exacto de la muerte, pues la fisiología demuestra que
la muerte no es un proceso momentáneo e instantáneo, sino
una serie de eventos".
Tampoco es posible definirla
dentro del enfoque tradicional del cese de la función cardiopulmonar,
ya que nuestro desarrollo tecnológico nos permite suplir en esta
función forma artificial, pero finita.
Las definiciones religiosas
en las cuales se considera la muerte del hombre como aquel momento en el
cual el alma deja este hospicio corrompible que denominamos cuerpo también
están expuestas a la imponderabilidad, por tanto no tienen cabida
en un mundo dominado por la ciencia y sus métodos.
Tras la integración
del concepto en el cual es factible demostrar una función neurológica
irreversiblemente deteriorada en un organismo que permanece con funciones
ventilatorias y hemodinámicas reemplazadas por medios farmacológicos
y tecnológicos, se ha creado un gran debate con relación
a la extensión y localización de esta lesión neurológica
que permita generar el diagnóstico de muerte neurológica.
A continuación se
hace una revisión de las principales escuelas de pensamiento en torno
a la muerte neurológica y los requisitos establecidos por las mismas
así como los dilemas éticos a los que se confrontan.
Definiciones alternas
de muerte
|
Escuela
|
Definición
|
Sustrato anatómico
|
Pruebas asociadas
|
| Tradicional |
Cese permanente del
flujo de los fluidos orgánicos vitales |
Sistema cardiopulmonar |
Ausencia de pulso y
esfuerzos ventilatorios. |
| Panencefálica |
Cese permanente del
funcionamiento integrativo del organismo como un todo |
Hemisferios cerebrales
y tallo encefálico |
Ausencia del reflejo
de talle cerebral, esfuerzos ventilatorios tras reto, ausencia de respuesta
o movimientos voluntarios. |
| Neo-corticalista |
Pérdida permanente
de aquello que es esencial a la naturaleza humana |
Corteza cerebral y
centros integrados diencefálicos |
Ausencia de respuesta
y movimientos voluntarios |
Muerte panencefálica
Esta definición,
planteada y defendida por Bernat y cols(26),
y más tarde refrendada por el estudio de la Comisión del Presidente(24), busca capturar el concepto y tradición de
muerte. Según estos autores, la muerte es "el cese del funcionamiento
del organismo como un todo". Al referirse a organismo como un todo no se
refiere al organismo entero, es decir a la suma aritmética de sus partes,
sino hace énfasis en esa característica que convierte a los
organismos vivos en algo más grande que una simple adición refiriéndose
al mecanismo que le permite la integración de estímulos internos
y externos, de tal forma que se garantice su supervivencia.(27)
Al definir el organismo como
un todo se implican el comportamiento consciente, el control de la respiración
y la circulación, la integración neuroendócrina que
enlaza los diversos subsistemas, y los mecanismos homeostásicos del
balance nutricional, hídrico y electrolítico.
A través de esta definición,
el organismo puede tolerar pérdida de algunas de sus partes sin que
para ello muera, es decir, se puede amputar una extremidad, un riñón,
un pulmón, etc. Pero un organismo completo con la "pérdida
del organismo como un todo" no es sino un conjunto de subsistemas carentes
de interrelación o propósito común.
Por otra parte, se ha cuestionado
esta definición, ya que a través de estudios se ha logrado
demostrar en pacientes que cumplen los criterios de muerte cerebral, datos
de actividad celular, traducidos a través de actividad eléctrica
encefalográfica(28) y a través
de la integridad de los sistemas hormonales hipofisiarios(29).
Las ventajas de esta definición
son claras en función de su pragmatismo: es más fácil
de operacionalizar y comprender por el público. Desde un principio
fue un acuerdo entre aquellos que deseaban una definición neocortical
y aquellos que deseaban una definición somática.
Botkin y Post declaran: "es
nuestra propia convicción que el estándar de Muerte Panencefálica
probablemente balancee las necesidades conflictivas de nuestra sociedad,
no obstante la confusión que genera. Su utilidad está basada
en consideraciones utilitaristas(30). Esta
definición es fácilmente cuestionable, ya que la única
forma de obtener la muerte sincronizada y súbita de todas las células
sería obtenible únicamente a través de la carbonización
y evaporación experimentadas tras la explosión de un dispositivo
termonuclear. La muerte es un proceso gradual, pues es bien sabido que tras
el cese de la función de los grandes sistemas, las uñas y el pelo prosiguen creciendo.
Muerte Neo-cortical
Esta definición,
aportada por investigadores como Engelhardt(31),
Veatch(32) y cols. enfatiza que la muerte es
"la pérdida de aquello que es esencialmente significante en la naturaleza
del hombre". Brody(33) y colaboradores han
refinado este concepto articulándolo dentro de un contexto mente-cuerpo.
Para estos autores, existe una diferencia entre la existencia física
y la social, en donde la ciudadanía, derechos y valor corresponden
a la persona subjetiva, no al cuerpo. Por tanto, una vez que se pierde la
capacidad de interacción del individuo con la sociedad, no solo es
permisible detener la administración de alimentos, fluidos y medicinas,
sino que además es deseable, a menos que algún beneficio se
obtenga de ello. Según este punto de vista, es incorrecto tratar estos
cuerpos como si continuaran "vivos".
Uno de los puntos criticados
de esta definición es que no describe lo que denominamos como muerte,
además dentro de este grupo podemos incluir a los pacientes en estado
vegetativo persistente, los cuales a pesar de no exhibir evidencia alguna
de actividad cognitiva o afectiva, ciertamente no consideramos que se
encuentren muertos.
Muerte del tallo cerebral
Esta definición
fue introducida como eje dorsal de los criterios del Comité Británico.
Su principal exponente es Pallis(19), quien
refiere la necesidad de coexistencia de coma y apnea como criterios fundamentales
de muerte ya que ambas funciones tienen su sustrato dentro del tallo encefálico.
Algunos oponentes a este enfoque resaltan que a pesar de existir evidencia del funcionamiento
del tallo cerebral, hay actividad residual dentro del encéfalo, sin
embargo es claro que esta actividad, para fines prácticos tampoco representa actividad
cognoscitiva o afectiva, por tanto no corresponde al concepto de ser social.
Esta definición, probablemente
es la más pragmática, ya que tal como lo ha demostrado Pallis,
este tipo de pacientes inequívocamente presentará asistolia
en períodos breves de tiempo. Es importante señalar que adicionalmente,
por definición, se excluye a los pacientes en estado vegetativo persistente,
quienes deben ser tratados por aparte para evitar confusiones e incurrir
en actos fuera de la ética.
Tal como veremos más
adelante, la ley en nuestro país toma las recomendaciones de la muerte
del tallo cerebral como fundamento para el diagnóstico de Muerte
Neurológica.
La propuesta de Halevy
Como resultado
de la introducción del concepto de muerte neurológica dentro
de nuestra sociedad, se ha originado una confusión clínica
dentro del público, resultado de la falta de énfasis en que
se ha incurrido al no señalar que a pesar de las diversas definiciones,
el cese irreversible de la función del SNC constituye la
muerte del individuo. Es común
observar entre los familiares de un paciente con MN, la espera de una segunda
muerte, es decir, del resto del organismo.
Halevy ha hecho un diagrama
que consideramos práctico en el manejo de pacientes con Muerte neurológicas
que son candidatos para la obtención de órganos y materiales
anatómicos. De esta forma se evitarán conflictos en las definiciones
de muerte.
Visión unificadora
para el manejo del paciente con Muerte Neurológica
|
Pregunta
|
Respuesta
|
| ¿Cuándo
puede suspenderse los cuidados y medicamentos? |
Cese irreversible de
la función neurológica |
| ¿Cuándo
se pueden obtener los órganos para transplante? |
Al completar los requisitos
para la certificación de muerte neurológica |
| ¿Cuándo
debe llamarse al servicio funerario? |
Asístole |
Bases anatómicas y funcionales
de los mecanismos de generación de la conciencia en los humanos
Tradicionalmente la conciencia
se ha subdividido en dos componentes:
El
contenido
Representa la suma de funciones
mentales cognoscitivas y afectivas, implica el reconocimiento de uno mismo
así como de un mundo interno y de otro externo.
A su vez, de acuerdo a lo
descrito por Plum, el contenido puede subdividirse en dos componentes funcionales
que tienen sustrato anatómico independiente.
1. Las funciones afectivas,
el humor, la atención, integración. cognoscitiva y energía
psíquica (catexis) tienen como localización anatómica
las estructuras límbicas residentes en el hipotálamo, telencéfalo
basal, la amígdala, el complejo hipocámpico, el cíngulo
y área septal.
2. Los procesos mentales
de percepción sensorial, autorreconocimiento, lenguaje, praxias y
planeamiento se localizan en la corteza cerebral, el tálamo y los
ganglios basales.
3. La memoria es una función
encefálica que representa un traslape entre estos dos sistemas.
El despertar
Depende de la integridad
del sistema reticular activador ascendente (SARA), el cual está conformado
por poblaciones neuronales localizadas en el tegmento de la porción mas rostral del
puente y mesencéfalo así como en los núcleos intralaminares
del tálamo así como del hipotálamo posterior.
Desde el punto de vista funcional
la organización de estos grupos neuronales corresponde a su capacidad
sintética de neurotransmisores, subdividiéndose en cuatro grupos:
1. Neuronas
colinérgicas, que se encuentran en el telencéfalo basal y
la formación reticular mesopontina.
2. Neuronas
serotoninérgicas, localizadas en el rafé del tallo cerebral.
3. Neuronas
histaminérgicas, localizadas en el hipotálamo posterior.
4. Neuronas
serotoninérgicas, localizadas en el núcleo del locus ceruleus,
en la porción rostral del piso del cuarto ventrículo. |
Experimentalmente,
es posible observar disminución de los niveles del despertad al
administrar fármacos que bloquean selectivamente los sistemas colinérgico,
histaminérgico y serotoninérgico.
A pesar de dividir y subdividir
la conciencia, es claro que desde el punto de vista funcional, el funcionamiento
del encéfalo es indivisible, por tanto Plum propone el
concepto de "unidad cortical/SARA"
para resumir que no existe un sólo lugar en el encéfalo necesario
y suficiente para generar la conciencia. Esta UC/SARA es desde el punto
de vista funcional, el conjunto de neuronas, que interactuando desde diversas
partes del encéfalo, generan la conciencia.
Bases anatómicas de las funciones
del tallo cerebral que se valoran a fin de determinar la muerte neurológica
Función pupilar
El tamaño
pupilar está controlado por un anillo de fibras constrictoras inervadas
por el sistema nervioso parasimpático y un anillo de fibras dilatadoras
dispuestas en
forma radial que son inervadas por el sistema nervioso simpático.
A continuación
se detalla en forma abreviada las vías que participan en la respuesta
parasimpática y simpática de la función pupilar.
1. Vía parasimpática.
Al recibir haces luminosos
sobre la superficie retiniana, se genera un impulso nervioso que viaja a
través del nervio óptico rumbo al quiasma donde se divide hacia
ambos tractos ópticos y sus núcleos geniculados laterales.
De aquí, aproximadamente un 10% de las fibras se dirigen a los núcleos
periaqueductales de Edinger Westphal, donde se genera la respuesta que integra
este reflejo fotomotor. Debido a sus interconexiones, la respuesta pupilar
es bilateral, por tanto consensual. De los núcleos de Edinger Westphal,
las fibras parasimpáticas acompañan al tercer nervio craneal
en su porción más periférica y dorsal para ingresar
junto con él en la hendidura esfenoidal superior hacia el ganglio periférico
o ciliar localizado en la porción posterior de la órbita. Las
fibras postganglionares se organizan en ocho a diez nervios ciliares cortos que
se subdividen en dieciséis a veinte ramos que van al músculo
constrictor de la pupila. Los reflejos fotomotor y consensual, de ésta
forma, valoran un circuito que
discurre a través del diencéfalo hacia el mesencéfalo.
2. Via simpática
La primera neurona simpática
está localizada en el hipotálamo, de aquí, sus fibras
descienden en la porción posterolateral del tallo cerebral hasta
la columna intermediolateral de la porción superior de la médula
espinal torácica, donde la segunda neurona reside y envía
sus fibras a través de la raíz espinal anterior hacia la
cadena ganglionar simpática,
donde asciende hasta el ganglio cervical superior donde hace su última
sinapsis y las fibras simpáticas postganglionares abrazan a la
carótida acompañándola
hasta la órbita donde forman el nervio nasociliar, sin que realicen
relevo en el ganglio ciliar, forman los nervios ciliares largos, que penetran
hacia la pupila. De esta forma
la respuesta pupilar simpática valora un eje vertical que se inicia
en niveles diencefálicos y baja hasta segmentos torácicos
para ascender
de nuevo a través del sistema nervioso periférico.
Respuesta oculocefálica
Esta respuesta
es la resultante de la interacción del aparato vestibular con las
vías de integración de los movimientos oculares conjugados.
Los impulsos generados en
los canales semicirculares del oído interno envían información
de la posición espacial a los núcleos vestibulares (superior,
lateral, inferior y medial) que se encuentran en los recesos laterales
del cuarto ventrículo, en la unión pontomedular, De aquí,
se hace una compleja interconexión con los núcleos motores
del tercero y sexto nervios craneales a través del fascículo
longitudinal medial. Es importante mencionar el papel que desempeña
el cerebelo a través del 1óbulo floculonodular y sus núcleos
fastigiados en las respuestas oculocefálicas.
Las respuestas oculocefálicas
se provocan con la flexión rápida de la cabeza tanto en sentido
horizontal como vertical, observándose la desviación conjugada
de la mirada
lejos del lado hacia donde se flexionó la cabeza. Siempre deberá
verificarse la ausencia de lesión de la columna cervical antes de
realizar esta maniobra.
Las respuestas oculocefálicas
valoran un eje de integración entre el mesencéfalo y la protuberancia.
Respuestas oculovestibulares
Estas respuestas se obtienen
al irrigar el conducto auditivo externo con agua de hielo, de tal forma
que se busca la estimulación de los canales semicirculares laterales,
los cuales a su vez generan corrientes de convección que defleccionan
la cupola.
Esta estimulación
es transmitida a los núcleos vestibulares, los cuales a su vez, activan
el circuito de movimientos oculares conjugados antes descritos.
Es fundamental que durante
la prueba la cabeza del paciente se encuentre flexionada a 60 grados, con
lo cual se consigue la orientación vertical de los conductos semicirculares
laterales.
Respuestas de la sensibilidad
y la capacidad motora facial
La respuesta del reflejo
corneal es obtenida al estimular la superficie corneal con algodón,
produciendo dolor (la única variedad de sensibilidad corneal) el
cual es conducido a través de la primera rama del trigémino
hacia el tracto trigéminoespinal, el cual se extiende desde la protuberancia
hasta los dos primeros segmentos cervicales. En forma inversa, las porciones
más caudales de este núcleo sensitivo corresponden a los territorios
cutáneos más rostrales.
De este núcleo, se
establece una interconexión con el núcleo del séptimo
nervio craneal, situado en el piso del cuarto ventrículo, al nivel
de la protuberancia. La respuesta de este arco constituye el cierre de los
párpados.
Este reflejo valora la función
neurológica a nivel protuberancial. En forma adicional, se debe
valorar si existe integraci6n de este núcleo motor con el tracto
espinotalámico al realizar estímulos dolorosos estandarizados
en los lechos ungueales y porciones cervicales superiores.
Respuesta nauseosa y tusígena
Los nervios
craneanos IX y X comparten un núcleo motor común, el núcleo
ambiguo y un núcleo sensitivo común, el núcleo del
haz solitario. Ambos conjuntos de neuronas se encuentran localizados dentro
de la médula oblonga. Las fibras de ambos nervios emergen en el surco
ponto olivar y cruzan el espacio subaracnoideo juntas hasta llegar al foramen yugular.
En el cuello, el IX nervio sigue al X hasta alcanzar los músculos
de la deglución, mientras que el X nervio se dirige hacia la
cavidad toracoabdominal.
Estos reflejos valoran la
integración en la porción más caudal del tallo cerebral.
Respuestas del centro
ventilatorio (Test de apnea).
Existen dos sistemas de control
de la respiración, uno voluntario, mediado a través de la corteza
cerebral el cual envía sus eferencias a las motoneuronas espinales
y otro involuntario situado en la protuberancia y bulbo raquídeo,
de donde envía eferencias a las porciones lateral y ventral de la
médula espinal.
El área bulbar encargada
de la respiración, clásicamente denominada centro respiratorio
está compuesta por dos grupos de neuronas, uno dorsal cercano al
núcleo del
haz solitario, el cual origina el impulso rítmico para las neuronas
motoras frénicas contralaterales. El otro núcleo, de situación
ventral está subdividido en dos porciones, una craneal, conformada
por neuronas del núcleo ambiguo, el cual inerva las motoneuronas ipsilaterales
de los músculos accesorios de la respiración,
principalmente a través
del nervio vago. La otra porción, caudal, está integrada por
neuronas del núcleo retroambiguo que genera impulsos inspiratorios
y espiratorios
a las motoneuronas de los músculos intercostales.
Las neuronas respiratorias
están controladas por quimiorreceptores que censan los cambios de
pH concentraciones de C02 en el LCR, los cuales son muy semejantes
al plasma. Existen otros estímulos mecánicos y químicos
de tipo excitatorio e inhibitorio que ejercen influencia sobre las neuronas
reguladoras de la respiración.
Estímulos que afectan
el centro respiratorio
1. Control químico.
2. C02 (a
través de la concentración de H+ del LCR)
3. 02 y
H+ (a través de los cuerpos carotídeo
y aórtico)
4. Control no químico.
5. Aferentes de la protuberancia,
hipotálamo y del sistema límbico.
6. Aferentes de los propioceptores.
7. Aferentes de la faringe,
tráquea y bronquios para el estornudo, la tos y la deglución.
8. Aferentes vagales de los
receptores de la inflación y deflación en los pulmones.
9. Aferentes de los barorreceptores
arteriales, auriculares, ventriculares y pulmonares.
De esta forma, los reflejos
respiratorios están integrados, en su mayor parte, caudales a la
protuberancia y cuando cesa su respuesta, se infiere el cese de actividad
de la última porción del tallo cerebral.
Evaluación clínica
del paciente con Muerte Neurológica
Para establecer el diagnóstico
de Muerte Neurológica es indispensable la acumulación de
evidencia suficiente que no permita la existencia de duda razonable acerca
de su naturaleza. Esta evidencia puede ser agrupada en dos categorías(40):
Signos clínicos que
indican el cese total de las funciones encefálicas
a) Estado de
coma
b) Apnea
c) Ausencia
de los reflejos del tallo cerebral
Datos clínicos que
sustentan la irreversibilidad de esta condición clínica.
a) Lesión sustentada
por el encéfalo de una magnitud tal que impide su recuperación
funcional
b) Ausencia de circunstancias
que pueden asociarse a una recuperación
c) Persistencia de esta
condición por un intervalo de tiempo apropiado
Evaluación Clínica
Estado de Coma
El concepto
de coma implica la ausencia de respuesta por parte del encéfalo a
los estímulos aferentes tanto de integración externa como
interna. Esto implica la ausencia de respuestas espontáneas como aquellas
que se producen al ejercer estímulos nociceptivos intensos establecidos
(compresión del nervio supraciliar, de la apófisis transversa de
la segunda vértebra cervical, del mango esternal y del lecho ungueal
de las extremidades) (36).
De acuerdo con los lineamientos
establecidos por Teasdate y Jennet(41) dentro
del examen neurológico de la Escala de Coma de Glasgow, considerada
actualmente como un estándar de valoración mundialmente aceptado,
hay ausencia de apertura ocular, de respuestas verbales y motoras con un
puntaje total de 3 puntos.
Escala de coma de Glasgow
|
Puntaje
|
Respuesta motora
|
Respuesta verbal
|
Respuesta ocular
|
| 6 |
Obede órdenes |
|
|
| 5 |
Localiza dolor |
Orientado en 3 esferas |
|
| 4 |
Retira extremidad |
Desorietado |
Espontánea |
| 3 |
Flexión patológica
(decorticación) |
Incoherente |
Al estímulo
verbal |
| 2 |
Extensión patológica |
Sonidos incomprensibles |
Al estímulo
doloroso |
| 1 |
Ausente |
Ausente |
Ausente |
Apnea
Implica
la ausencia de todo tipo de movimiento de los músculos respiratorios.
Para su determinación,
se emplea la prueba de apnea la cual se realiza al separar al paciente
del soporte ventilatorio mecánico que es casi omnipresente en este
grupo de pacientes. Debido
a que el incremento de la PCO2 genera edema cerebral que
potencialmente puede producir hemiación intracraneana, esta prueba
se reserva para el final, cuando existe una certeza casi absoluta de muerte
neurológica(42). Se ha determinado que
durante esta prueba la PCO2 se incrementa a una
tasa promedio de 3 mm Hg. por
minuto, sin embargo, existe una variabilidad de 3.7 ± 2.3 mm Hg(43).
Prerrequisitos para el test
de Apnea:
1. Temperatura
corporal igual o mayor a 36.5ºC (4.5ºC mayores a los 32ºC
requeridos para el diagnóstico de Muerte Encefálica).
2. Presión
sistólica igual o mayor a 90 mmHg.
3. Euvolemia
(de preferencia con un balance positivo en las últimas 6 horas).
4. Eucapnia
PCO2 mayor o igual a 40 mmHg.
5. Normoxemia
PO2 mayor o igual a 200 mmHg.
6. Oxímetro
de pulso conectado al paciente.
Pasos a seguir durante el
test de Apnea:
- Ventile al paciente
durante 5 minutos con oxígeno al 100%.
- Ajuste los parámetros
de ventilación del ventilador mecánica para llevar la PaCO2
> 40 mmHg.
- Desconecte al paciente
del ventilador mecánico.
- Introduzca dentro del
tubo endotraqueal una cánula de oxígeno pediátrica
o una cánula de succión endotraqueal No. 14 french hasta la
altura estimada de la carina y administre oxígeno a 6 litros por minuto.
- Vigile cuidadosamente
al paciente en busca de movimientos ventilatorios. Se define la respiración
como excursiones abdominales o torácicas que producen volúmenes
tidales adecuados. En caso de duda se puede utilizar un espirómetro
adaptado al tubo endotraqueal par demostrar el flujo ventilatorio.
- Mida los parámetros
de gasometría arterial tras aproximadamente 8 minutos y reconecte
el ventilador.
- Si hay ausencia de
movimientos respiratorios y la PaCO2 es mayor a 60 mmHg. (Incremento
de 20 mmHg sobre la PCO2 sobre la línea basal de
PCO2), la prueba de apnea es positiva.
Las respuestas
tales como respiración atáxica, apnéusica, suspiros
e incluso el hipo invalidan el diagnóstico de apnea y en consecuencia
el de muerte encefálica(40).
Se ha establecido
como contraindicación para la realización de esta prueba
el antecedente de patología cardíaca o pulmonar que compromete
la respuesta del paciente(44). Así mismo,
si durante el examen el paciente se torna hemodinádicamente inestable,
la prueba deberá suspenderse de inmediato reconectando los circuitos
de ventilación mecánica.
Ausencia de los reflejos
del tallo cerebral
El objetivo de la exploración
clínica es la valoración de la función de las estructuras
nucleares del tallo así como de las fibras que las interconectan
utilizando aquellos reflejos que implican integración de mesencéfalo,
bulbo y el puente.
Se debe documentar en forma
sistemática la ausencia de respuesta de cada uno de estos reflejos
a fin de maximizar la certeza diagnóstica de Muerte Neurológica.
Reflejos pupilares
Se explorarán en un
cuarto semiobscuro, iluminando cada ojo con una fuente luminosa intensa
en busca de cambios en el diámetro de la pupila iluminada (reflejo
fotomotor) así como en la pupila contralateral (reflejo consensual).
El Informe del Estudio Cooperativo
Norteamericano demostró que en la ME la midriasis pupilar es tan
frecuente como un tamaño pupilar normal y raramente pueden
encontrarse pupilas mióticas(23). El sine qua non queda establecido por la
ausencia de respuesta(24), no por el tamaño
pupilar. Esta prueba valora el eje diencéfalo - mesencéfalo.
Cuando la causa de la Muerte
Neurológica es arresto cardiorrespiratorio, la midriasis es casi
constante(40).
Reflejos oculocefálicos
Se explorarán al levantar
la cabeza del paciente y mientras se mantienen abiertos los párpados,
se rota la cabeza en sentido lateral hacia uno y otro lado en busca de
movimiento de uno o ambos globos oculares en sentido contrario al giro de
la cabeza. En la ME hay ausencia de todo tipo de desplazamiento ocular.
Dicha prueba se omite en aquellos pacientes víctimas de trauma con
una posible lesión vertebromedular cervical.
Esta prueba valora la integridad
del fascículo longitudinal medial, que integra los núcleos
de los pares óculo-motores, los núcleos vestibulares así
como su prolongación tanto hacia los hemisferios como hacia los
segmentos medulares cervicales superiores.
Reflejos oculovestibulares
Se explorarán irrigando
con agua helada los conductos auditivos externos, al tiempo que se abren
los, párpados en busca de desplazamiento ocular, el cual
normalmente se da hacia el
lado estimulado. Esta prueba valora nuevamente la integración de
los núcleos vestibulares a nivel pontino con respecto al fascículo
longitudinal medial, arriba
descrito(41).
Eleve la cabecera de la cama
200 de tal forma que el canal semicircular horizontal se oriente en sentido
vertical, la posición ideal para elicitar las respuestas
oculo-vestibulares.
Realice un examen otoscópico
para descartar la presencia de un tapón de cerumen, el cual invalida
la prueba así como la presencia de perforación de la membrana
timpánica, la cual
contraindica el procedimiento.
Utilizando
un catéter, irrigue de 60 a 100 ml de agua de hielo en el conducto
auditivo externo mientras un ayudante levanta los párpados del paciente
a fin de observar
si hay movimientos oculares conjugados. La ausencia de movimientos oculares
al irrigar ambos conductos auditivos con una diferencia de tiempo > 5
minutos corrobora el cese del
funcionamiento del tallo encefálico rostral a la protuberancia(36).
La respuesta normal esperada
en un paciente con el tallo intacto consiste en la desviación conjugada
de la mirada hacia el oído estimulado.
Reflejo corneal
Se valorará aplicar
firmemente un aplicador de algodón sobre la superficie corneal, no
conjuntival del paciente. La respuesta esperada es bifásica, una
implica el cierre
de los párpados y la segunda la rotación hacia arriba del
globo ocular (reflejo protector de Bell).
En la ME este reflejo está
ausente, traduciendo disfunción del núcleo trigéminoespinal,
que asciende desde los primeros niveles cervicales, el núcleo motor
del facial,
en el piso del IV ventrículo así como el fascículo
longitudinal medial.
Reflejo nauseoso
Se explorará al tocar
con un abatelenguas la pared posterior de la faringe o deslizando de adelante
atrás el tubo endotraqueal. La respuesta esperada es la elevación
palatina o movimientos deglutorios. Implica disfunción de los núcleos
del IX y X pares, en la médula oblonga.
Reflejo tusígeno
Se explora al introducir
una sonda de aspiración de secreciones a través del tubo endo-traqueal
o irrigando dicho tubo para lavado bronquial. La respuesta esperada
es la aparición de tos.
Este reflejo valora la integridad
del X par así como sus conexiones cérvico-medulares.
Presencia de una lesión
encefálica irreversible
A menudo la valoración
clínica de estos pacientes recae sobre los profesionales en ciencias
neurológicas (neurólogos, neurocirujanos), sin embargo al
contar con datos
clínicos objetivos como los arriba señalados y estudios de
laboratorio y gabinete que evidencias lesiones destructivas extensas se pueden
dictaminar la irreversibilidad
de la lesión.
Ausencia de causas con posibilidad de
recuperación
Fármacos neurodepresores
asociados a coma
Se considera
que haciendo a un lado el trauma craneoencefálico, esta es la segunda
causa mas frecuente de coma que dura más de 6 horas en el adulto
previamente sano. Así mismo es la causa mas frecuente de coma profundo
de instalación aguda en adultos. Se ha demostrado que la historia
clínica obtenida de familiares en este tipo de casos es a menudo insuficiente o insatisfactoria.
Al sospechar la presencia
de alguno de estos fármacos, se solicita titulación de niveles
séricos así como se prolonga el intervalo de observación
a 48 horas, tiempo promedio para metabolizar estos compuestos. Plum y Posner(34) han citado casos de intoxicación con barbitúricos
con cese de respuestas corticales y un EEG isoeléctrico por más
de 50 horas.
A continuación se
detalla un listado con la vida media de los fármacos que con mayor
frecuencia se asocian a coma sin evidencia de daño estructural:
|
Fármaco
|
Vida media (en
horas)
|
| Aspirina |
0.25-0.30 |
| Pentazocina |
2 |
| Acetaminofén |
2-4 |
| Difenhidramina |
4-10 |
| Imipramina |
8-24 |
| Morfina |
10-60 |
| Nortiptilina |
15-93 |
| Metadona |
18-97 |
| Pentobarbital (Pentotal) |
20-35 |
| Cloropromazina |
23-37 |
| Fenitoína |
24 |
| Carbamacepina |
24-48 |
| Diacepam y metabolitos
relacionados |
24-96 |
| Fenobarbital |
50-140 |
Tomado de: Diagnosis
of Brain stem death, Pallis, British Medical Journal, 1982
Coma de origen metabólico
o endocrino
Teniendo
en cuenta que las causas más frecuentes de coma en un hospital general
están relacionadas a trastornos de índole no estructural,
señalaremos brevemente algunas de las causas más frecuentes
dentro de este rubro:
1. Encefalopatía
urémica
2. Encefalopatía
hepática
3. Encefalopatía
pancreática
4. Coma
hiperosmótico no cetósico
5. Cetoacidosis
6. Acidosis
láctica
7. Hiponatremia
severa
8. Coagulación
intravascular diseminada
9. Hipofosfatemia
10. Hipoglucemia
11. Enfermedad de Addison
12. Síndrome
de Cushing
13. Hipotiroidismo
14. Panhipopituitarismo. |
Hipoternia
Se ha señalado
como requerimiento tener una temperatura corporal mayor a 32.2ºC (90ºF).
Por debajo de esta temperatura es factible encontrar pupilas dilatadas y
fijas que con la resucitación
y retorno a una temperatura corporal, pueden asociarse a recuperación
neurológica global. Este criterio tiene validez especial en los
países donde se da un
descenso notable de la temperatura durante el invierno y fue incluido dentro
del consenso posterior al reporte de la recuperación de
f
unciones particularmente en
niños que habían sido víctimas de inmersión bajo
hielo(43). Se ha aceptado dentro de las normas
de manejo de ME que la presencia de hipotermia menor a 32.2ºF
exige la vigilancia prolongada tras el recalentamiento del organismo bajo
normas establecidas.
Choque hemodinámico
Es frecuente observar en
pacientes que ingresan a las salas de emergencias la falta de respuesta
a estímulos nociceptivos cuando existe un choque profundo, así
como la aparición de actividad una vez que se ha compensado este
trastorno hemodinámico, con la consecuente reperfusión del
encéfalo.
Persistencia del cuadro
por un tiempo apropiado
Tras la valoración
de todos los puntos arriba citados, se hace necesaria la corroboración
de su constancia. Varios períodos de tiempo han sido establecidos
por los diversos comités que estudiaron la ME:
|
Autor
|
Tiempo en horas
|
| Comité de Harvard |
24
|
| Mohandas y Chou |
12
|
| Colegios Reales |
24
|
| Asociación médica
de Minnesota |
12
|
Adaptado de Walker23
En el caso
del estudio Británico(22) se hace mención
a que el tiempo necesario para declarar la muerte encefálica debe
ser aquel necesario para reunir las precondiciones, por tanto deberá
variar de acuerdo con las diversas situaciones clínicas:
|
Coma apnéico
tras
|
Horas
|
Neurocirugía
extensa
Aneurisma angiográficamente
demostrado en pacientes con segunda hemorragia subaracnoidea (intrahospitalaria) |
>4
|
| Trauma craneoencefálico
(sin daño cerebral secundario por hematoma, choque o hipoxia) |
>6
|
| Hemorragia intracraneana
espontánea |
>6
|
| Hipoxia cerebral (accidente
anestésico, arresto cardíaco, ahogamiento) |
>24
|
| Cualquiera de los arriba
mencionados (cuando halla la sospecha de intoxicación con drogas
y no se disponga de laboratorio de toxicología) |
50-100 |
Tomado de: Pallis
A, ABC of Brain Death, BMJ, 1982 23:1434-1340
Pruebas confirmatorias
de Muerte Encefálica
Electroencefalograma
La utilización
del EEG como herramienta diagnóstica auxiliar fue propuesta como
parte inicial de los criterios de Harvard(18)
y a través de los años se ha ido modificando su papel protagónico
así como los intervalos de tiempo necesarios para su aplicación
y repetición. La importancia de este recurso se ha subrayado por diversos
comités éticos cuando el diagnóstico de ME es requerido
para proceder a la toma de órganos con el fin de transplante.
El Informe
Británico ha declarado que en la mayoría de los casos, bastan
las evidencias clínicas y el juicio del médico tratante para
la declaración de ME(22) .
Actualmente
se incluyen los criterios que se han fijado como necesarios para declarar
silencio electroencefalográfico:
1. Electrodos de superficie
en cuero cabelludo o referencia con una separación de al menos 10
cm.
2. 8 electrodos de
cuero cabelludo y dos de referencia en el lóbulo de la oreja.
3. Resistencia interelectrodo
< 10.000 W (o impedancia < 6.000 W ) pero mayor a 100 W
4. Sensibilidad de
2 m V/mm.
5. Constantes de tiempo
para el registro de 0.3-0.4 seg.
6. Ausencia de respuesta
a estímulos (dolor, ruido, luz)
7. Registro > 30
minutos
8. Se deberá
repetir estudio en casos no claros.
9. Un técnico
así como un electroencefalografista experimentados en EEG tomados
en un servicio de cuidados intensivos o emergencias.
10. No se valida los
EEG transmitidos por vía telefónica. |
Walker
añadió como requerimiento realizar el estudio de EEG en un
paciente con un estado hemodinámico estable(21).
El papel del electroencefalograma
ha sido defendido y atacado como parte del dilema de la declaración
de muerte neurológica en la dicotomía muerte encefálica
(como un todo) y la de muerte del tallo cerebral (como unidad funcional)
que ya hemos expuesto previamente.
Pallis señaló
que ambos puntos de discusión son irrelevantes debido a lo siguiente(19):
1. El concepto de muerte
encefálica (como un todo) está lejos de ser sustentable, como
hemos mencionado antes, ya que es imposible la muerte de todas las células
del encéfalo según lo demostrado a través de la persistencia
de secreción neurohormonal (20%)(32),
la persistencia de la actividad de grupos corticales aislados (20%)(32), etc.
2. El concepto de muerte
neurológica como unidad funcional basada en la integridad del centro
regulador, es decir del tallo cerebral es imposible de diagnosticar ya que
el EEG no censa la actividad del tallo cerebral.
En la siguiente tabla vemos
algunos dilemas encontrados al utilizar el EEG como examen paraclínico
en el diagnóstico de muerte neurológica:
|
# de Casos
|
Arreflexia
|
Apnea
|
EEG
|
Asístole
a los pocos días
|
| >1000 |
Todos |
Todos |
Isoeléctrico |
Todos |
| 147 |
Todos |
Todos |
Alguna actividad |
Todos |
| 16 |
Ninguno |
Ninguno |
Isoeléctrico |
Ninguno |
Tomado de: Pallis, Prognostic
value of brain stem lesion. Lancet 1981
La deducción obtenida
del cuadro arriba ilustrado se traduce en que los pacientes que tienen
destrucción cortical extensa, aun traducida en EEG isolectricos,
pero que retienen alguna función del tallo, preservaran su condición
hemodinámica en forma persistente, no así los que tienen destrucción
del tallo cerebral. Desde este punto de vista pragmático, Pallis(19) señala muerte del tallo cerebral = asístole.
Críticas con base
a las implicaciones técnicas del EEG
Algunos
de los puntos que se han señalado como invalidantes de los criterios
de muerte neurológica basados en el EEG son(45):
1. La unidad de cuidado
intensivo o el servicio de emergencias son lugares inapropiados para la
obtención óptima de un EEG.
2. La obtención
de un EEG isoeléctrico “puro” es casi imposible ya que a una amplificación
de 2 mV/mm la sensibilidad de los equipos más sofisticados se mezcla
con el ruido de registro basal.
3. para demostrar la
ausencia de actividad eléctrica de todo el encéfalo sería
necesaria la inserción de lectrodos de profundidad por vía
quirúrgica.
4. Hasta un 6% de los
EEG isoeléctricos pueden ser catalogados como no satisfactorios debido
a dificultades técnicas.
5. Existe variabilidad
de diagnóstico de hasta un 3% entre los clínicos que valorar
un mismo EEG “isoeléctrico”. |
Artefactos electroencefalográficos
encontrados en EEG de pacientes con diagnóstico tentativo de muerte
neurológica.
1. Potenciales
ideomusculares.
2. Gente
en contacto con la cama del paciente.
3. Gente
caminando junto a la cama del paciente.
4. Salida
de fluidos del paciente.
5. Entrada
de líquidos al paciente.
6. Insuflacción
del esfigmomanómetro.
7. Pulso
8. Electrocardiograma
9. Marcapaso
10. Máquina
de diálisis
11. Catéter
Swan Ganz.
12. Vibración
del circuito del ventilador mecánico.
13. Movimiento de la
cabeza durante la ventilación mecánica.
14. Temblor del paciente. |
Tomado de: Pallis, Prognostic
value of brain stem lesion. Lancet 1981.
Arteriografía cerebral
Walker(46) publicó en 1977 sus resultados arteriográficos
en pacientes con ME, concluyendo que en estos casos, existe una ausencia
de llenado angiográfico en los vasos carotídeos intracraneanos.
Esta falta de llenado corresponde a una equiparación de la presión
arterial sistólica con la presión intracraneana. Su utilidado
se resalta al valorar casos en los cuales puede existir la participación
de hipotermia, choque o drogas neurodepresoras.
Tal como lo señala
Kaufmann(47) el resultado negativo de este estudio
es fácil de entender por los familiares. No obstante, implica ciertas
dificultades técnicas y de movilización del paciente
que puede tomarse inestable al salir de las unidades de cuidado crítico,
razón por la cual no se ha señalado como requisito indispensable.
Otra desventaja que se ha
mencionado es la inyección de medio de contraste radiológico,
el cual puede producir lesión renal en un paciente potencialmente donador.
 Imagen arteriográfica
normal y con ausencia de llenado en un caso de ME
Imagen arteriográfica
normal y con ausencia de llenado en un caso de ME
Estudios con radionúclidos
Esta modalidad
está cobrando popularidad en varios centros de Estados Unidos, donde
se dispone de equipos portátiles de angiografía por radionúclidos,
empleando el tecnecio(99) como radiotrazador, sin embargo dadas
las limitaciones tecnológicas y la necesidad de interpretar el estudio
por un especialista en medicina nuclear, su empleo es aún limitado.(48)
Estos estudios son útiles
al intentar establecer el diagnóstico de Muerte Neurológica
en situaciones tales como:
1. Cuando hay condiciones
complicadas asociadas (hipotermia, intoxicación por drogas o pacientes
emergiendo de coma barbitúrico, anomalías metabólicas).
2. Pacientes con trauma
facial severo en los cuales la valoración de los hallazgos oculares
puede ser difícil o imposible.
3. Pacientes con EPOC
severo o ICC en los cuales el test de apnea puede invalidarse.
4. Para acortar el
período de observación, especialmente en los casos en los
que se requiere de los órganos para transplante. |
Técnica de
realización del angiograma cerebral por radionúclidos:
1. Se coloca la cámara
de centelleo en posición AP para abarcar cabeza y cuello.
2. Inyecte de 20 a
30 mCi de albúmina marcada con Tc99 o pertecnectato en un volumen
de 0.5 a 1.5 ml a través de una vía de acceso sanguíneo
proximal o vía central, seguidos de 30 ml de solución salina
para lavar la línea venosa.
3. Registre varias
imágenes dinámicas a un intervalo de 2 segundos durante un
tiempo de 60 segundos.
4. Posteriormente registra
imágenes estáticas con 400.000 conteos en incidencias AP
y lateral. |
En el caso
de ser necesaria la repetición del estudio debido a un estudio previo
no diagnóstico, se deberán esperar al menos 12 horas para
la espera de una nueva centelleografía, permitiendo así, la
eliminación del isótopo.
Ultrasonografía
Doppler transcraneana
La ultrasonografía
Doppler se utiliza para obtener registros de flujo sanguíneo a través
de las ventanas óseas de la cavidad craneal. De esta forma, a través
de la región subtemporal, justo por arriba del arco zigomático
se sondea la arteria cerebral media, las arterias vertebrales y basilar
se sondean a través de la región suboccipital y la arteria
oftálmica y carótida se sondean a través de la órbita.
Indicadores obtenidos por
ultrasonido Doppler en la muerte Neurológica(49):
1. Ausencia de flujo
diastólico retrógrado.
2. Pequeños
picos sistólicos en la sístole temprana que indican unas
resistencias vasculares intracraneanas elevadas como resultado de la hipertensión
endocraneana. |
La ausencia
de señales Doppler no puede traducirse en confirmación de
muerte Neurológica, ya que en un 10% de los pacientes las ventanas
temporales son inadecuadas para este estudio. Si a su admisión se
registró flujo por esta vía y posteriormente se hace ausente,
entonces si será factible inferir el cese de circulación sanguínea
intracraneana(49).
La sensibilidad de este procedimiento
es de 91.3% y la especificidad es de 100%.
Cabe anotar que en pacientes
con lesiones destructivas infratentoriales, los registros por Doppler pueden
ser normales. Además estos registros pueden verse afectados por
cambios en la PCO2, hematocrito y gasto cardíaco(8).
Al igual que los estudios
por radionúclidos, requieren de personal entrenado y experimentado
en el diagnóstico de Muerte neurológica a través de esta
modalidad.
Potenciales Evocados Somatosensoriales
Esta prueba se realiza con
un equipo portátil que se emplea para realizar estimulación
de ambos nervios medianos. El resultado de la prueba está dado por
la ausencia de la respuesta bilateral del N20-P22 es decir de la integración
central de estímulos periféricos(49).
Anotaciones especiales en el diagnóstico
de Muerte Neurológica
Conservación de
los reflejos espinales
Contrariamente
a lo establecido por el Comité, de Harvard(18),
los trabajos posteriores de Jorgensen y Allen(21)
demostraron que en más de la mitad de los casos es factible
la obtención de reflejos espinales, tanto de tipo superficial como
profundo.
Según el estudio de
Ivan(50), un 75% de los pacientes en MN conservan
los reflejos espinales:
|
Reflejo Presente
|
% de pacientes
|
| Estiramiento muscular |
35
|
| Plantar flexor |
60
|
| Plantar de retirada |
35
|
| Abdominales superficiales |
40
|
La explicación de
la preservación de estos reflejos radica en la independencia de sistemas
circulatorios para el cráneo y la medula espinal.
Otras respuestas de origen
espinal
Además de los reflejos
clínicos espinales, pueden observarse las siguientes respuestas
motoras de origen espinal:
1. Movimientos de flexión
de los miembros provocados por un estímulo de flexión pasiva
de la cabeza, dichos movimientos pueden ser desde sacudidas hasta movimientos
compuestos semejantes a la marcha. (46)
2. Movimientos de flexión
de los miembros superiores que aparecen cuando el paciente es desconectado
del ventilador. Este fenómeno ha sido denominado como signo de Lázaro.(46)
3. Reflejos viscerales
obtenidos cuando el paciente con MN es sometido a cirugía para donación
de órganos. Consisten en taquicardia e hipertensión arterial
provocadas por la sección del peritoneo o la manipulación
visceral. (51)
4. Movimientos pseudo-respiratorios
consistentes en la elevación de hombros y aducción, opistótonos
y expansión intercostal sin evidencia de flujo ventilatorio. (51) |

Muerte Neurológica en niños
El informe
de la Comisión del Presidente sugirió que probablemente existían
diferencias sustanciales en los cerebros de aquellos menores a 5 años
de edad, sin embargo no existen estudios claros al respecto(24) .
Se han propuesto varios apartados
especiales para niños menores a 5 años(8).
1. En recién
nacidos a término (>38 semanas) los criterios serán aplicables
solo después de transcurridos siete días.
2. No existen criterios
definidos para los nacidos de pretérmino.
3. Se deberá
realizar un diagnóstico certero de la causa del coma, de tal forma
que se descarten causas remediables: desórdenes tóxicos y metabólicos,
sedantes, paralizantes, hipotermia, hipotensión y lesiones tratables
con cirugía. |
Criterios propuestos para
el diagnóstico de muerte neurológica en niños(8).
1. Coexistencia de coma
y apnea. El paciente debe tener pérdida total de la conciencia,
vocalización y actividad voluntaria.
2. Ausencia de función
del tallo cerebral definida a través de:
3. Pupilas intermedias
o dilatas que no responden a estímulos luminosos.
4. ausencia de movimientos
oculares espontáneos además de aquellos inducidos por pruebas
oculocefálicas y oculovestibulares (calóricas).
5. Ausencia de movimientos
de la musculatura bulbar incluyendo musculatura facial y oro faríngea.
Los reflejos cornéela, nauseoso, tusígeno, de succión
y de búsqueda deben estar ausentes.
6. Prueba de apnea
positiva de acuerdo con los estándares fijados para adultos.
7. No debe coexistir
hipotermia o hipotensión al momento del diagnóstico.
8. Tono flácido
y ausencia de movimientos espontáneos o inducidos, excluyendo respuestas
espinales tales como retirada refleja y mioclóno espinal.
9. El examen deberá
ser consistente durante el período de observación y prueba
para el grupo de edad. |
Períodos de observación
de acuerdo a la edad del paciente.
Se han establecido recomendaciones
de acuerdo a la edad y a los métodos confirmatorios(8):
1. 17 días a
2 meses: 2 exámenes y 2 EEG con diferencia de 48 horas. Si se realiza
angiografía por adionúclidos es innecesario repetir el examen.
2. 2 a 12 meses: 2
exámenes y 2 EEG con diferente de 24 horas. Si se realiza angiografía
por radionúclidos es innecesario repetir el examen.
3. Mayores de un año:
si existe una causa irreversible, no se requieren de pruebas confirmatorias,
y un período de observación de 12 horas será suficiente. |
Existen
condiciones como es el caso de la encefalopatía isquémica-hipóxica,
en el cual es difícil valorar la extensión y reversibilidad
del daño encefálico. Esto es particularmente cierto si el
primer examen se realiza brevemente tras el insulto. En tales casos se recomienda
un período de observación de al menos 24 horas.
Este período puede
reducirse si un EEG demuestra silencio electrocerebral o un estudio de radionúclidos
demuestra ausencia de flujo de las arterias cerebrales.
Recomendaciones para evitar fallas en
el diagnóstico de Muerte Neurológica
De acuerdo con Pallis(19), los errores más frecuentes en el diagnóstico
de MN se generan como resultado de:
1. Fallas en reunir las precondiciones
y exclusiones.
a. ¿Paciente comatoso
en ventilación mecánica?
b. ¿Causa inequívoca
de coma?
c. ¿Daño estructural
inequívocamente irreversible?
2. Fallas en la elicitación
e interpretación de signos.
d. La función
pupilar: se deberán utilizar fuentes intensas de luz para valorar
la función pupilar en un cuarto semiobscuro, evitando la utilización
de la iluminación ambiental o del oftalmoscopio para valorar las
respuestas fotomotoras. Tal como se ha expuesto previamente, tan frecuente
como la midriasis, es la posición intermedia de las pupilas, por
tanto el criterio se establece por la ausencia de respuesta.
Se debe excluir la administración
de anticolinérgicos como la atropina durante la resucitación
cardíaca del paciente o de la administración tópica
de midriáticos para el examen fundoscópico.
Así mismo, se deberá
investigar si existe la presencia de enfermedad ocular o neurológica
preexistente así como la presencia de lesión traumática
de los globos oculares o de los nervios ópticos.
e. Los reflejos corneales:
a diferencia de la exploración en el sujeto sano, la exploración
de la sensibilidad corneal se deberá realizar mediante la presión
firme de un aplicador.
f Las pruebas calóricas:
verifique la ausencia de un tapón de cerumen, así como la
de una perforación en la membrana timpánica, pues la irrigación
de un oído medio en un paciente con función bulbar conservada
puede llevar a bradicardia e hipotensión. En ocasiones hay ausencia
de respuesta vestibular por lesión previa (toxicidad por aminoglicósidos)
o por la administración de fármacos como sedantes,
anticolinérgicos, anticonvulsivantes y antidepresivos tricíclicos.
g. Apnea: a pesar de haber
descrito los requerimientos del test de apnea, existen varias situación
que ameritan mención tales como la apnea posthiperventilación,
que se observa en la disfunción temprana del tallo cerebral. Así
mismo debemos recordar que los pacientes con enfermedad pulmonar obstructiva
crónica están acostumbrados a niveles elevados de PaCO2,
por tanto requieren estímulos anóxicos para ventilar.
Existen pacientes con deficiencias
enzimáticas que tienen períodos de bloqueo neuromuscular
notablemente más prolongados que los sujetos normales.
h. Respuesta motora de las
extremidades: existen situaciones inusuales en las que tendremos falta de
respuesta motora, como es el caso de la encefalitis del tallo cerebral,
en la cual hay oftalmoplejia, diplejia facial y parálisis bulbar,
sin embargo conservan la función sensorial y motora de las extremidades.
Síndrome de Guilliain
Barré con participaci6n de nervios craneales (variante Miller-Fisher)
sin embargo, la oftalmoplejia es rara.
Mielinolísis pontina
central, con lesión de vías corticoespinales y corticobulbares,
dando lugar a un estado de enclaustramiento con preservación de la
conciencia, usualmente se retienen los movimientos oculares verticales.
Fundamentos legales de
la muerte encefálica y medicina de transplantes en Costa Rica
En nuestro
país, la creación de una ley para regular los criterios de
muerte encefálica se ha generado a partir de la aparición
de la medicina de transplantes. En 1947 se realizó el primer transplante
de córnea, en 1969 el primer transplante de riñón,
en 1985 se realizó el primer transplante de médula ósea,
en 1991 el primer transplante de corazón y en 1995 el primer transplante
de hígado.
En la actualidad, en nuestro
país rige la Ley No. 12637 del 5 de junio de 1996 "Ley de Protección
a la Integridad del Cuerpo Humano". Dicha ley entró en vigencia
el 30 de Julio de 1996.
Mencionaremos los puntos
más trascendentales de dicha ley que debe formar parte de la biblioteca
de todo médico en este país.
Título IV
Capítulo I
Artículo 47: Las
técnicas terapéuticas que impliquen la obtención e
implantación de órganos o materiales anatómicos humanos,
se practicarán Técnicamente cuando existan razones fundadas
para considerar que el transplante mejorará sustancialmente la esperanza
o las condiciones de vida del receptor y sólo podrán ser
practicadas por equipos especializados que se denominarán Unidades
de Transplante.
Capítulo II
Artículo
52: Los órganos y materiales humanos están fuera del comercio
y no son susceptibles de valoración pecuniaria, por lo que se prohíbe
su compra, venta, exportación o importación comercial, toda
forma de oferta o intermediación con ánimo de lucro y, en
general, su comercialización de cualquier forma y por cualquier medio.
Tampoco se podrá disponer de órganos o de materiales anatómicos
del propio cuerpo, por vía testamentaria.
Capítulo III
Artículo
59: La extracción de órganos u otros materiales anatómicos
de fallecidos podrá realizarse, siempre y cuando estos no hayan
dejado constancia expresa de su oposición.
Artículos
60 y 61: Si al donante se le han realizado medidas reanimatorias, para
la conservación artificial de las funciones de sus órganos,
el dictamen de muerte neurológica se basará en la constatación
y concurrencia, por lo menos durante treinta minutos y en la persistencia
de alguno de los siguientes signos:
a) Ausencia de respuesta
cerebral con pérdida absoluta de la conciencia.
b) Ausencia de respiración
espontánea.
c) Ausencia de reflejos oculocefálicos,
con hipotonía muscular y midriasis no reactiva. En todo caso, deberá
descartarse la existencia de condiciones como la hipotermia, inducida artificialmente,
o de la administración de fármacos depresores del sistema nervioso
central.
Artículos 62, 63 y
64: El certificado de defunción, en los casos de conservación
artificial de las funciones de los órganos, los suscribirán
tres médicos del hospital donde falleció el paciente, entre
los cuales deberán, necesariamente, figurar un neurólogo o
neurocirujano y el jefe del servicio hospitalario o su sustituto. En los
casos médico-legales, podrá figurar, además, el médico
forense que designe el Departamento de Medicina Legal del Organismo de Investigación
Judicial. Ninguno de estos facultativos podrá formar parte del equipo
que vaya a extraer los órganos o materiales anatómicos o a
efectuar el transplante.
La hora de la defunción
será el momento a partir del cual se verifique la concurrencia de
los signos descritos en el artículo anterior. Así deberá
constar en el expediente clínico con la siguiente especificación:
"Cadáver en oxigenación para obtener órganos y materiales
anatómicos para transplante."
Artículo 67: En el
caso de personas fallecidas que están a la orden del Departamento
de Medicina Legal del Organismo de Investigación Judicial, éste
deberá conceder la autorizaci6n para obtener 6rganos u otros materiales
anatómicos, si esto no interfiere con el estudio médico forense
y salvo lo dispuesto en el artículo 9 de esta ley.
Artículo 72: Al solicitar
o renovar la cédula de identidad, toda persona deberá llenar
un formulario en el que manifieste su consentimiento u oposición
para donar, cuando fallezca, sus órganos y materiales anatómicos
o parte de ellos.
Igual manifestación
deberán efectuar los extranjeros en el momento de solicitar o renovar
la cédula de residencia.
Artículo 73: Para
extraer órganos y otros materiales anatómicos de un fallecido,
el médico a quien le corresponda autorizar la intervención,
deberá verificar antes la certificación del registro de la
Comisión o del centro hospitalario donde se practique la extracción,
en la que conste que por lo menos treinta días hábiles antes
de la fecha, el donador no manifestó ninguna oposición.
Tras la revisión previa
de conceptos y con base en la experiencia clínica cotidiana, cabe
hacer algunas observaciones pertinentes:
1) El enfoque del diagnóstico
es claramente la fusión ortodoxa de los criterios basados en la
función cerebral y la función del tallo cerebral.
2) No se requiere de pruebas
confirmatorias de la muerte neurológica, así como el tiempo
requerido para la persistencia de los signos es de treinta minutos.
3) La ley vigente al puntualizar
que se deberá denominar al paciente como cadáver en oxigenación
para obtener órganos y materiales anatómicos para transplante,
resuelve de una vez el conflicto que genera en algunas personas el concepto
de muerte neurológica, es decir no da pié a considerar que
hay que esperar a que el resto del paciente muera y en el caso específico
de la medicina de transplantes, exonera al personal médico, quien
una vez extraídos los órganos o materiales anatómicos,
suspende las medidas de soporte hemodinámico y ventilatorio.
4) Dentro de la ley no existe
un apartado en el cual se considere específicamente la situación
en la cual el paciente con muerte neurológica se trata de un menor
de edad.
5) Tampoco hay apartados
específicos para el caso de tejido fetal, anencefálicos, etc.
6) Al momento, la disposición
que obliga al registro civil a testificar el deseo o desacuerdo del ciudadano
costarricense no se cumple a cabalidad, razón por la cual este registro
es inexistente, de toda forma que el médico frecuentemente se ve
obligado a solicitar dicha autorización a los familiares inmediatos
al paciente, sin que para este acto exista legislación que avale este
acto médico, exponiéndolo a incurrir en actos fuera de la ley.
7) Es necesaria la creación
por parte del Registro Civil de un acta de Defunción especial para
este tipo de casos, ya que como la ley, lo indica, debe incluirse en el
certificado la firma de tres médicos independientes indicando su función
y especialidad. Al momento de esta publicación, el certificado de
defunción se caracteriza por un espacio insuficiente incluso para los
datos de un solo dictaminador.
Criterios para la declaración
de Muerte Neurológica con base en conceptos clínicos
|
Autores
|
Prerrequisitos
|
Reflejos
|
Tiempo Horas
|
Pruebas confirmatorias
|
| Comité de Harvard
Mohandas y Chou |
No hipotermina o drogas
Daño estructural
irreversible |
Reflejos ausentes
Ausencia de reflejos
oculocefálicos |
24
12 |
EEG |
| Comité Real Británico |
Ausencia de drogas
depresoras o bloqueadoras, normotermia, exclusión de alteraciones
metabólicas, daño estructural irreversible. |
Ausencia de reflejos
del tallo cerebral, pupilas fijas y sin respuesta, ausencia de reflejo
corneal, ausencia de reflejo vestíbulo-ocular, ausencia de reflejo
nauseoso, ausencia de respuesta motora del tallo cerebral, falta de esfuerzo
ventilatorio tras la desconexión. |
24 |
EEG, si es posible
obtenerlo |
| Asociación Médica
Minnesota |
Disfunción neurológica
irreversible. |
Falta de respuesta
cerebral, ausencia de reflejos del tallo cerebral, pupilas mayores a 5
mm y fijas. |
12 |
|
| Grupo Británico |
Daño estructural
irremediable |
Coma apnéico
(no hay respiración con PaCO2>50 mmHg). Ausencia de
reflejos del tallo cerebral |
No especif. |
Certificación
por dos médicos independientes |
Referencias
- Pauling,
LiNus. The origin of life on earth. A. I. Oparin, ed. New York: MacMillan,
1938.
- Potter
Steven. The meaning of life. http:www. The meaning of life. html.
- The
Random House College Dictionary. New York: Random House, 1984.
- "Life
" Encyclopedia Británica Chicago: Benton, 1968.
- Orians,
Gordon H. The study of life: An introduction to biology. Boston: Allyn &
Bacon, 1969.
- "Life",
Collier's Encyclopedia. New York: Mac Millan, 1982.
- Crick,
Francis. Of Molecules and Men. Seattle: U. of Wash, 1966.
- Selby,
Roy. Brain death. In Neurosurgery, Wilkins R.H. and Rengachary S. New York,
MacGraw Hill 1997.
- Winsloiw
J. Dissertation sur Lincertidumbre des signes de la morte et del abus des
enterrements et embaumements precipités. Transl. From latin with
commentary from Jacques- Jean Bruhier de Ablaincourt Paris: Morel 1740.
- Aries,
P. The hour of our death. New York: Knofp, 1981.
- lbidem.
- Abbot,
SW. Death certification. In A Reference Handbook of the Medical Sciences,
vol III. New York: Wood, 1901.
- Oppenheim
H. Text book of nervous diseases for physicians and students, Vol 2 Bruce
A (Transl). Edinburgh: Dorien Press, 1911.
- Bichat,
X Physiological researches upon Life and Death. 2nd French ed, Watkins
(transl) Philadelphia: Smith and Maxwell, 1809.
- Walker
AE. Cerebral death 2nd ed. Baltimore: Urban & Schvarzenberg, 1981.
- Cushing
H. Some experimental and clinical observations concerning states of increased
intracranial tension. Am J Med Sci 1902; 124: 375-400.
- Mollaret
P. Goulon M. Le coma dépassé: (memoire preliminare). Rev
Neurol (París) 1959; 101: 116-139.
- Beecher
HK. A definition of irreversible coma: report of th Ad Hoc Committee of
the Harvard Medical School to Examine the definition of Brain Death. JAMA
1968; 205:337-340.
- Pallis
C. ABC of brain stem death: pitfalls and safeguards. Brit Med J. 1982; 285:
1720-1722.
- Mohandas
A, Chou SN. Brain Death. A clinical and pathological study. J Neurosurg
1971; 35:211-218.
- Jorgensen,
PB., Jorgensen E.O. Brain death: pathogenesis and diagnosis. Acta Neurol
Scand. 1973, 49:355.
- Conference
of Royal Colleges and Faculties of The United Kingdom. Diagnosis of Brain
death. Lancet, 1976, 2:1069-1070.
- Walker
A.E. An aprpraisal of the criteria of cerebral death. A summary statement.
A collaborative study. JAMA, 1977, 237: 982-986.
- Guidelines
for the determination of death. Report of the medical Consultants on the
diagnosis of death to the President's Commission for the study of ethical
problems in Medicine and Biomedical and Behavioral Research.
- Engels
F. Socialism: Utopian and Scientific. Vienna 1880.
- Bernat,
James. Ethical Issues in brain death and multiorgan transplantation. Neurologic
Clinics 7: 715-728.
- Bernat,
James. How much brain must die in brain death. Journal of clinical Ethics.
3:21-26
- Grigg
MM, Kelly MA. Electroencefalographic activity after brain death. Arch Neurol.
1987, 44:948-954.
- Schrader
H, Krogness K Changes of pituitary hormones after brain death. Acta Neurochir
(Wien) 1980; 52: 239- 248.
- Botkin
JR, Post SG. Confusion in the determination of Death: distinguishing philosophy
from physiology. Perspectives in Biology and Medicine. 1992, 36:129-138.
- Engelhardt
HT The Foundations of Bioethics. New York: Oxford University Press,- 1986
- Veatch
RM. The whole brain oriented concept of death. J Tanathol,- 1975; 3: 13-30.
- Brody,
Baruch. Ethical questions raised by the persistent vegetative state. Hastings
center report.
- Truog,
RD, Flacker JC. Rethinking Brain Death. Critical care medicine 1992; 20:1705-1713.
- Halevy,
R. Reappraisal of brain Death. Ann Intern Med. 1997, 23:234-239.
- Plum
F Posner JB. The diagnosis of stupor and coma. Philadelphia: FA Davis Company,
1980.
- Plum
F. Coma and related global disturbances of the human conscious states. En:
Peters A. Ed. Cerebral Cortex, Vol 9. New York: Plenum Publishing corporation
1991:359-425.
- Villablanca
J, Salinas-Ceballos, ME, Sleep. wakwfulness, EEG and behavioral studies
of chronic cats without the thalamus. The thalamius cat. Arch Ital Biol 110:383-411,
1972.
- Brodal,
A. ed Neurological Anatomy in Relation to Clinical Medicine, 3rd ed New
York: Oxford University Press, pp394-447.
- Working
Party Health Departments, Great Britain and Northern Ireland The removal
of cadaveric organs for trasplantation: a code of practice. London. HM stationery
Office, 1979.
- Silverman
D. Cerebral death and electroencephalogram: report of the Ad Hoc Committee
of the American Electroencephalographic Society on EEG criteria for determination
of cerebral death. JAMA 1979; 209:1505- 1511.
- Katayama
Y Characterization of brain activity with deep brain stimulation in patients
in a persistent vegetative state: pain related late positive component
of cerebral evoked potentials. Pace 1991; 14:116-121.
- Task
force for the determination of brain death in children. Guidelines for the
determination of brain death in children. Pediatr Neurol. 1987,- 3:242-243.
- Darby
J Brainstem with persistent EEG activity: evaluation by xenon-enhanced computed
tomography. Crit Care Med 1987; 15:519-521.
- Buchner
H, Schuart V Reliability of electroencephalogram in the diagnosis of Brain
Death. Eur Neurol 1990: 30:138-141.
- Walker
AE. Cerebral Death, 2nd ed Baltimore: Urban& Schvarzenberg, 1981.
- Kauffman
HH. Detection of Brain Death in Barbiturate Coma: the dilemma of a intracranial
pulse. Neurosurgery 1989; 25:275-278.
- Van
Bunnen Y. Intravenous digital subtraction angiography: criteria of brain
death. Ann Radiol. (Paris) 1989; 32:279-281.
- Hardy
RC Updated definition of Brain death in Texas. Texas Med. 1991; 87:76-81.
- Ivan,
LP Irreversible brain damage and related problems: pronouncement of death.
J Am Geriatr Soc 1970; 18:816-822.
- Kirkland
LL, Family refusal to accept brain death and termination of life support:
to whom is the physician responsible? J Clin Ethics 1991; 2:171.










