Objective: To determine the relationship between different levels of glycemia and pacient´s outcome.
Methods: Patient´s files with the diagnosis of stroke were revised between the years 1999 and 2000. Glycemia was determined on arrival.
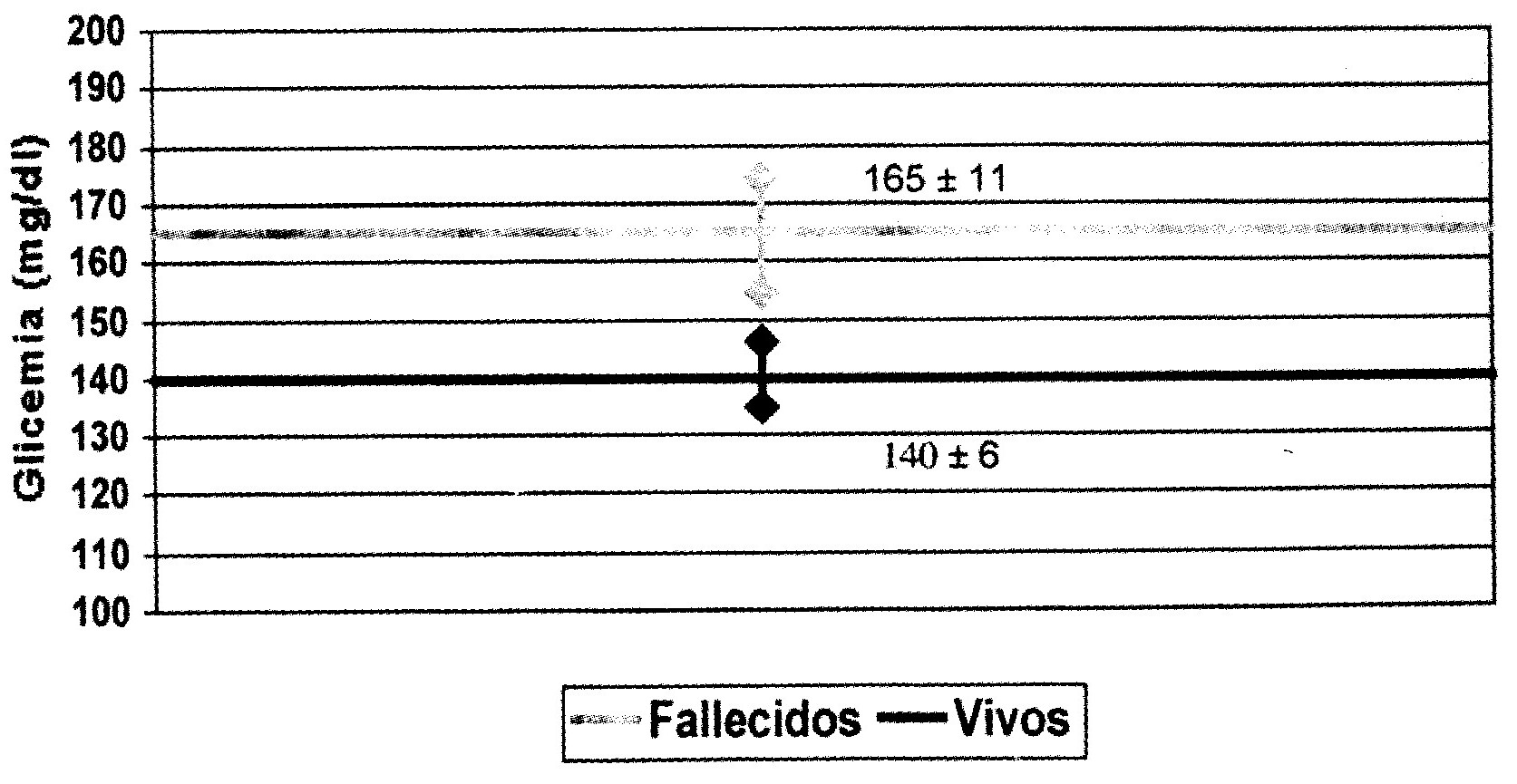
Results: From the total of 154 pacients reviewed, 49 died (31 percent). The average of glycemia in these pacients was 165 mg/dl plus-minus eleven. The average of glycemia in pacients who survived was 140 mgl/dl plus-minus six.
Conclusions: Glycemias superior lo 140mg/dl on arrival are associated with a higher mortality in pacients suffering from stroke.
Key Words: Hyperglycemia,
Stroke, Pronostic Factor
Resumen
Objetivo: Determinar la relación entre la hiperglicemia y la condición de egreso de los pacientes con evento cerebrovascular agudo.
Métodos: Se revisaron los expedientes de los pacientes con diagnóstico de enfermedad cerebro vascular agudo egresados del Hospital San Juan de Dios durante los años 1999 y 2000 a los que se les determinó la glicemia al ingreso.
Resultados: De un total de 154 pacientes, cuarenta v nueve pacientes fallecieron (31% de pacientes). El promedio de glicemia en estos pacientes fue de 165mg/dl más menos once. El promedio de glicemia de los pacientes sobrevivieron fue 140mg/dl más menos seis.
Conclusiones: Glicemias mayores a 140mg/dl al ingreso se asocian a una mayor mortalidad en pacientes con evento cerebro vascular agudo.
Metodología
Se revisaron los expedientes de los pacientes con diagnóstico de enfermedad cerebro vascular egresados del Hospital San Juan de Dios, durante los años de 1999 y 2000. La Oficina de Registro del Hospital San Juan de Dios suministró una lista de 247 expedientes con diagnóstico de accidente cerebro vascular. De los anteriores, se revisaron 197 expedientes ya que el departamento de archivo no logró localizar el expediente de 50 pacientes. Fueron excluidos 40 expedientes porque el evento había ocurrido antes de 1999 o después del 2000, o porque no se encontraron los datos clínicos o de gabinete que sustentaban el diagnóstico.
Las variables que se determinaron fueron las siguientes: características generales del paciente (sexo, edad y procedencia), antecedentes personales patológicos y no patológicos, condición del paciente al egreso, tipos de complicaciones, datos de laboratorio y gabinete: niveles de glicemia, pruebas de función renal, electrolitos, perfil de lípidos, resultado de estudio tomográfico, electrocardiograma, ecocardiograma.
Análisis Estadístico
Las características
de la muestra y las variables asociadas a pronóstico y mortalidad
se determinaron utilizando los programas Excel y SAS.
Resultados
De los 157 expedientes revisados
83 eran hombres y 74 eran mujeres con un promedio de edad de 71 años.
De la población estudiada 29% eran diabéticos. No se
determinó la glicemia al ingreso en tres pacientes. De los 154
pacientes restantes, cuarenta y nueve fallecieron con un promedio de glicemia
de 165 mg/dl más menos once. El promedio de glicemia de los
sobrevivientes fue 140mg/dl más menos seis (ver
gráfico 1).
La diabetes mellitus aumenta 2 a 3 veces el riesgo de presentar un evento cerebro vascular. Su prevalencia es de un 8% a 20%. En presencia de un evento agudo, un 50% de los pacientes presentarán hiperglicemia de los cuales de un 10% a 20% tendrán hemoglobinas glicosiladas normales y un 8 a 20% serán portadores de diabetes mellitus no diagnosticada1.
Actualmente, existe evidencia
que la hiperglicemia correlaciona directamente con la extensión del
daño isquémico cerebral. Niveles de glicemia superiores
a 120mg/dl durante la etapa aguda del ictus, se asocian a un mayor riesgo
de muerte y pobre evolución neurológica por lo que se concluye
que sirve como marcador pronóstico2,3.

Insulina en la isquemia cerebral
Estudios en animales han mostrado que la insulina puede reducir las áreas de necrosis en el tejido isquémico6,7. Se realizaron experimentos en ratas donde se administraba la insulina junto con la glucosa y se compararon con aquellos a los cuales sólo se les administraba insulina. Los que tuvieron mejor sobreviva fueron a los que sólo se les administró insulina7, sugiriendo que el efecto neuroprotector de la insulina en parte está dado al generar hipoglicemia periférico. Así mismo se vió que la hipoglicemia marcada, en contraparte, si puede ser perjudicial. Por último se propone efecto neuroprotector por parte de la insulina sobre el tejido neuronal8. Los mecanismos propuestos son:6
1. La disminución
de la glicogenólisis y gluconeogénesis hepática, disminuyendo
la glicemia plasmática y aumentando su captación a nivel periférico
por el músculo y el tejido adiposo.
2. La insulina podría
disminuir la utilización de glucosa por el tejido cerebral durante
condiciones de isquemia.
3. La insulina podría
tener un efecto directo sobre el tejido neuronal aún no establecido.
Aunque aún se desconoce con certeza el mecanismo fisiopatológico del efecto deletéreo de la hiperglicemia en pacientes con accidentes cerebrovasculares isquémicos múltiples estudios evidencian que manteniendo niveles de glicemia bajos se mejora la sobreviva y se reduce la extensión del área isquémica. Se recomienda mantener niveles de glicemia por debajo 150mg/dl9. En nuestro estudio con una población de 154 pacientes, el promedio de glicemia de los fallecidos (49 pacientes) fue de 165mg/dl más menos once. De los pacientes que sobrevivieron el promedio de glicemia fue de 140mg/dl más menos seis. El veintinueve por ciento de los pacientes eran diabéticos y un 26% de los pacientes que fallecieron.
Referencias
1. Jon F el al Glucose potassium insulin infusion in the treatment of acute stroke patients with mild to moderate hyperglicemia. Stroke 1999:30:793-799.
2. Livia C et al. Prognostic significance of hyperglicemia and diabetes stroke. Arch Neurol 1985. 42: 661-663.
3. Jean W el al. The influence of hyperglicemia and diabetes mellitus on immediate and 3 month mor-bidity and mortality after acute stroke. Arch Neurol 1990: 47:1174-1177.
4. Sarah E el al. Stress hyperglicemia and prognosis of stroke in nondiabetic and diabetic patients. Stroke 2001, 32:2426-2432.
5. Robert B el al. Regional cerebral blood decreases during chronic and acute hyperglicemia. Stroke 1987,18(1):52-58.
6. Daniel B el al. Isulin administration protects neurologic function in cerebral ischemia in rats. Stroke 1988.19(11):1411-1419.
7. Mark G. Insulina reduction of cerebral infarction due lo transient focal ischemia. J Neurosurg 1995: 82: 262-286.
8. Auer RN el al. Insulin, blood glucose levels, and ischemic brain damage. Neurology 1998:51 (Suppl 3):S39-S43.
9. Trib J el al Treatment of stroke on an intensive stroke unit: a novel concept. Intensive Care Med 2000: 26:1598-1611.
10. David B et al. The influence of hyperglicemia on outcome
of cerebral infarction. Ann Intern Med. 1992: 117(6): 449456.
1Hospital Calderón Guardia, Asistente
del Servicio de Neurología.
2Hospital San Juan de Dios, Residente de Medicina
Interna.
3Clínica de Hojancha, Médico General.
CORRESPONDENCIA: Dr. Huberth Fernández
Morales. teléfono: 212-1134. Servicio de Neurología Hospital
Calderón Guardia.